Dans la nuit du 5 au 6 novembre 2021, aux urgences de l’Hôpital de Zone de Comè, un homme de 54 ans se présente avec une douleur thoracique irradiant vers le bras gauche. Il transpire, il est pâle, il a du mal à respirer. L’infirmière de garde prend sa tension normale. Elle ausculte bruits cardiaques corrects. Elle mesure sa saturation 96 %. Tout semble presque banal. Il n’y a pas d’électrocardiographe en état de fonctionner ce soir-là. L’homme repart avec une ordonnance d’antispasmodiques. Trois heures plus tard, il est retrouvé inconscient. Le diagnostic posé au CHD de Lokossa : infarctus du myocarde à sus-décalage du segment ST. Un ECG réalisé aux urgences aurait pu tout changer.
Cette scène anonymisée, mais représentative d’une réalité que des milliers de soignants africains reconnaîtront illustre mieux que n’importe quel argumentaire l’enjeu de l’électrocardiographe en médecine africaine. L’ECG n’est pas un équipement de luxe réservé aux services de cardiologie des CHU. C’est un outil diagnostique fondamental dont l’absence dans une structure d’urgence peut coûter des vies et dont la présence, sans maîtrise de la lecture du tracé, ne sert pas à grand-chose non plus.
Ce guide complet s’adresse à tous les professionnels de santé africains qui souhaitent comprendre l’ECG son principe physique, ses indications cliniques, comment réaliser un enregistrement correct, et comment déchiffrer les éléments essentiels d’un tracé. Pas de jargon inutile. Pas de formules ésotériques. De la clarté, du concret, et des repères mémorisables pour la pratique quotidienne.
1. Le principe de l’électrocardiographie : écouter le cœur avec des électrodes
L’électrocardiographe enregistre l’activité électrique du cœur. Mais pourquoi le cœur génère-t-il de l’électricité ? Et comment peut-on la capter depuis la surface du corps ? Voici l’essentiel, expliqué simplement.
1.1 Le cœur, un générateur électrique naturel
Le muscle cardiaque le myocarde ne se contracte pas par hasard. Chaque battement est précédé et déclenché par une onde d’activation électrique qui se propage de façon ordonnée à travers le cœur selon un chemin précis et reproductible. Ce phénomène électrique appelé dépolarisation modifie temporairement la charge électrique des cellules musculaires cardiaques (les cardiomyocytes), créant des courants électriques mesurables à la surface du corps.
Ce chemin électrique suit invariablement le même trajet chez un cœur sain :
- Le nœud sinusal (nœud de Keith et Flack) situé dans l’oreillette droite génère l’impulsion initiale. C’est le pacemaker naturel du cœur, qui impose un rythme de 60 à 100 battements par minute au repos.
- La dépolarisation atriale l’onde électrique se propage dans les deux oreillettes, provoquant leur contraction et l’éjection du sang vers les ventricules.
- Le nœud auriculo-ventriculaire (nœud de Tawara) il ralentit volontairement la conduction pendant 100 à 200 ms pour laisser aux ventricules le temps de se remplir.
- Le faisceau de His, les branches et le réseau de Purkinje un réseau de fibres conductrices spécialisées qui propagent l’impulsion simultanément dans les deux ventricules, provoquant une contraction synchrone et efficace.
- La repolarisation ventriculaire les cellules récupèrent leur état de repos électrique, prêtes pour le prochain cycle.
La dépolarisation et la repolarisation en 10 secondes Dépolarisation = les cellules cardiaques perdent leur charge négative interne → elles se contractent. Repolarisation = les cellules récupèrent leur charge négative → elles se relâchent (diastole). L’ECG enregistre exactement ces deux phénomènes successivement, pour chaque battement cardiaque. |
1.2 Comment l’électrocardiographe capte ces signaux
Les courants électriques générés par le cœur se propagent dans tout le corps à travers les fluides corporels un peu comme une onde dans une mare. Des électrodes (pastilles adhésives conductrices) placées sur la peau captent ces minuscules variations de potentiel électrique (de l’ordre du millivolt) et les transmettent à l’électrocardiographe, qui les amplifie, les filtre et les convertit en tracé graphique la courbe ECG que nous connaissons tous.
La direction du courant électrique par rapport à chaque électrode détermine si la déflexion est positive (vers le haut) ou négative (vers le bas) sur le tracé. C’est ce principe qui explique pourquoi les mêmes événements cardiaques donnent des formes différentes selon la dérivation (l’angle de vue) depuis laquelle on les observe.
2. Les dérivations ECG : les 12 caméras du cœur
Un ECG standard à 12 dérivations ne nécessite que 10 électrodes 4 sur les membres et 6 sur le thorax mais génère 12 vues différentes du même événement électrique cardiaque. Chaque dérivation est une caméra positionnée à un angle différent autour du cœur. Ensemble, elles donnent une image tridimensionnelle de l’activité électrique cardiaque.
2.1 Les dérivations des membres (frontales)
Les quatre électrodes placées sur les membres (poignets et chevilles) génèrent six dérivations frontales qui regardent le cœur dans le plan vertical comme si on l’observait de face. Ces dérivations portent des noms spécifiques :
- DI, DII, DIII (dérivations bipolaires de Einthoven) mesurent la différence de potentiel entre deux membres.
- aVR, aVL, aVF (dérivations unipolaires augmentées de Goldberger) mesurent le potentiel d’un membre par rapport à une référence centrale.
2.2 Les dérivations précordiales (horizontales)
Les six électrodes placées sur le thorax génèrent six dérivations précordiales (V1 à V6) qui regardent le cœur dans le plan horizontal de face à gauche. Elles sont particulièrement utiles pour localiser les zones d’infarctus et analyser les troubles de la conduction intraventriculaire.
| Dérivation(s) | Territoire cardiaque observé | Artère coronaire concernée | Pertinence clinique |
| DII, DIII, aVF | Paroi inférieure du VG | Coronaire droite (CD) | Infarctus inférieur (très fréquent) |
| DI, aVL, V5, V6 | Paroi latérale du VG | Circonflexe (CX) ou IVA distale | Infarctus latéral |
| V1, V2 | Paroi septale / VD | IVA proximale / CD | BBD, BBG, Brugada, IDM septal |
| V3, V4 | Paroi antérieure du VG | IVA (interventriculaire antérieure) | Infarctus antérieur pronostic sévère |
| aVR | Cavité atriale droite / tronc coronaire | Tronc commun gauche | Sous-décalage ST diffus → suspect TC |
| V1-V6 + membres | Vision globale | Toutes artères | Lecture systématique obligatoire |
Mémoriser les dérivations : la règle des territoires Une astuce clinique simple : les dérivations inférieures (DII, DIII, aVF) regardent le bas du cœur, elles explorent la paroi inférieure. Les dérivations antérieures (V1-V4) regardent la face avant du ventricule gauche, elles explorent la paroi antérieure. Les dérivations latérales (DI, aVL, V5-V6) regardent le côté gauche. Cette logique spatiale permet de localiser un infarctus sur l’ECG en quelques secondes. |
3. Réaliser un ECG de qualité : le protocole étape par étape
Un ECG de mauvaise qualité technique est souvent inutilisable ou pire trompeur. Les artefacts (parasites liés aux mouvements, aux tremblements, aux électrodes mal posées) peuvent simuler des troubles du rythme ou masquer des anomalies réelles. La rigueur du protocole de réalisation est aussi importante que la qualité de l’appareil.
3.1 Préparer le patient
- Position allongée en décubitus dorsal, bras le long du corps, jambes non croisées. Le patient doit être calme demandez-lui de respirer normalement et de ne pas parler pendant l’enregistrement.
- Dégager la peau : retirer tout bijou métallique sur les poignets et les chevilles. Dégrafer les vêtements pour accéder au thorax. En cas de forte pilosité thoracique, raser les zones de placement des électrodes précordiales.
- Préparer la peau : nettoyer les zones de contact avec un coton alcoolisé et laisser sécher. En cas de transpiration abondante (fréquente en contexte tropical), essuyer soigneusement un film de sueur crée une résistance électrique qui parasite le signal.
- Appliquer le gel conducteur : si vous utilisez des électrodes à pince (membres) plutôt que des électrodes adhésives, appliquez du gel électrolytique conducteur sur chaque zone de contact.
3.2 Placement des électrodes : la rigueur qui fait la précision
Électrodes des membres (4 électrodes) :
- RA (Right Arm) : face interne du poignet droit pas sur la main, pas sur l’avant-bras.
- LA (Left Arm) : face interne du poignet gauche même niveau que RA.
- RL (Right Leg) : face interne de la cheville droite électrode de masse/référence.
- LL (Left Leg) : face interne de la cheville gauche.
Électrodes précordiales (6 électrodes) :
- V1 : 4e espace intercostal, bord DROIT du sternum.
- V2 : 4e espace intercostal, bord GAUCHE du sternum.
- V3 : entre V2 et V4 (à mi-chemin).
- V4 : 5e espace intercostal, ligne médio-claviculaire gauche.
- V5 : même niveau que V4, ligne axillaire ANTÉRIEURE gauche.
- V6 : même niveau que V4 et V5, ligne axillaire MOYENNE gauche.
L’erreur de placement la plus fréquente et la plus grave L’inversion des électrodes des membres en particulier l’inversion RA/LA (bras droit / bras gauche) est l’artefact technique le plus fréquent et le plus dangereux. Il inverse l’axe électrique cardiaque, modifie la morphologie des complexes dans les dérivations frontales, et peut simuler une dextrocardie ou masquer un infarctus latéral. En pratique africaine, où des appareils partagés sont utilisés par plusieurs opérateurs aux niveaux de formation variables, l’inversion des membres est un piège diagnostique réel. Signe d’inversion RA/LA : onde P négative en DI, onde R très petite en DI, complexe aVR qui ressemble à DI normal. Si vous voyez cela vérifiez votre placement avant de conclure. |
3.3 Paramètres techniques de l’enregistrement
Avant de lancer l’enregistrement, vérifiez les paramètres standards de l’appareil :
- Vitesse papier : 25 mm/seconde : le standard international. Chaque grand carré (5 mm) représente 0,2 seconde. Chaque petit carré (1 mm) représente 0,04 seconde.
- Amplitude : 10 mm/mV, le standard. Un signal de 1 mV doit déplacer la plume de 10 mm vers le haut. Vérifiez toujours le signal d’étalonnage (le carré de 1 mV) en début de tracé.
- Filtre anti-interférences : activez le filtre de réseau électrique (50 Hz en Afrique, 60 Hz en Amérique) pour éliminer les parasites liés au courant alternatif particulièrement importants dans les structures où le réseau électrique est instable.
- Durée d’enregistrement : minimum 10 secondes par dérivation pour un ECG standard 12 dérivations. Pour l’analyse des troubles du rythme, un enregistrement prolongé (30 secondes à 2 minutes) en DII long ou V1 long est recommandé.
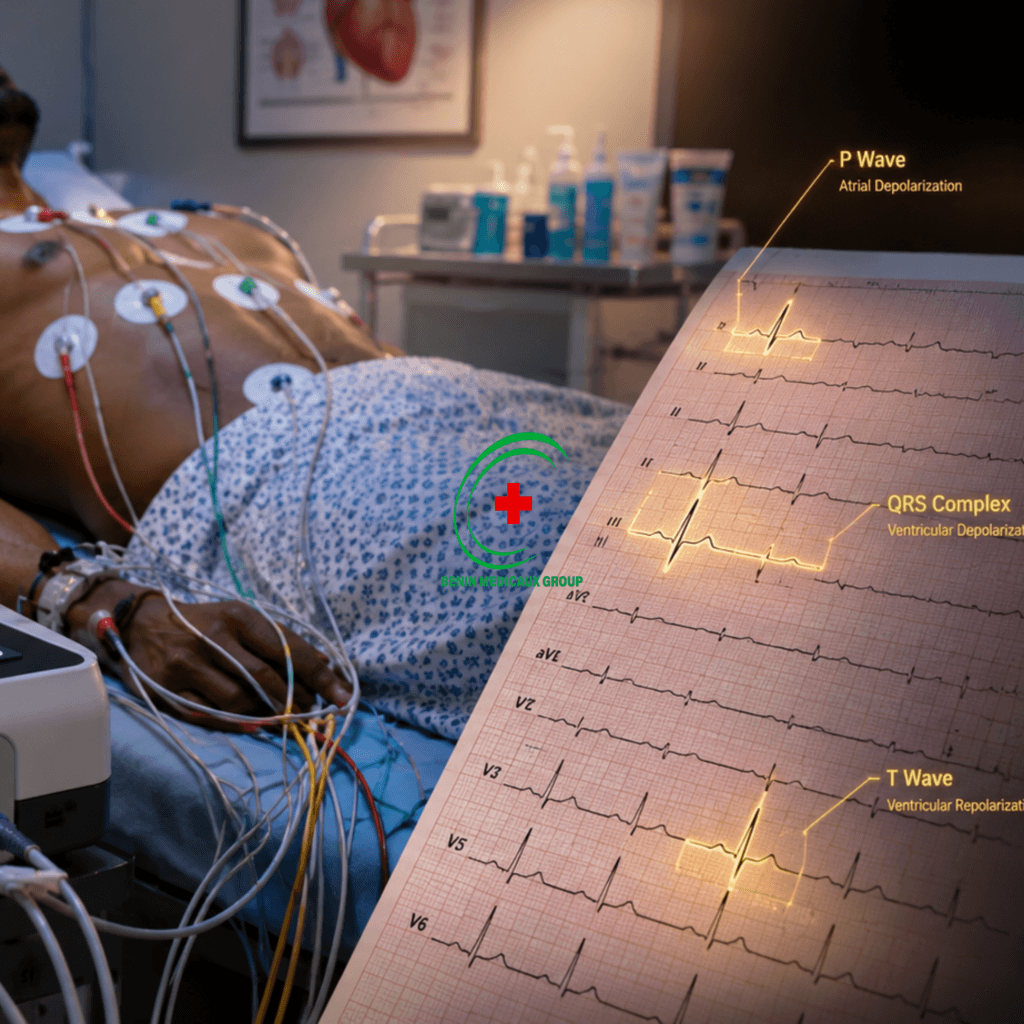
4. Lire un tracé ECG basique : les ondes, les intervalles et leur signification
C’est le cœur de cet article et la section la plus précieuse pour votre pratique quotidienne. Un tracé ECG normal est composé de formes répétitives et reconnaissables. Apprenez à les identifier une par une, dans l’ordre, et la lecture de base sera à votre portée.
La séquence normale d’un battement cardiaque sur l’ECG suit toujours cet ordre : onde P → intervalle PR → complexe QRS → segment ST → onde T → intervalle QT. Voici chaque élément décortiqué.
ONDE P : La dépolarisation atriale Représente : la contraction des deux oreillettes (dépolarisation atriale) Morphologie normale : arrondie, positive en DII (regardant vers le bas et la gauche direction de la dépolarisation atriale normale)Durée normale : < 120 ms (3 petits carreaux)Amplitude normale : < 2,5 mm (2,5 petits carreaux)Signification pathologique si absente : rythme non sinusal (fibrillation atriale, rythme jonctionnel)Signification pathologique si large (> 120 ms) : hypertrophie ou dilatation de l’oreillette gaucheSignification pathologique si haute (> 2,5 mm) : hypertrophie ou dilatation de l’oreillette droite (P pulmonaire) |
INTERVALLE PR : La conduction auriculo-ventriculaire Représente : le temps de conduction du nœud AV (ralentissement physiologique entre oreillettes et ventricules) Se mesure : du début de l’onde P au début du complexe QRSValeur normale : 120 à 200 ms (3 à 5 petits carreaux)Signification pathologique si court (< 120 ms) : syndrome de Wolff-Parkinson-White (voie accessoire) urgence cardiologique. Signification pathologique si long (> 200 ms) : bloc auriculo-ventriculaire du 1er degréSignification pathologique si très long et variable : blocs AV du 2e degré (Mobitz I / Mobitz II)Signification pathologique si non constant, dissociation P/QRS : bloc AV complet (3e degré) urgence absolue |
COMPLEXE QRS : La dépolarisation ventriculaire Représente : la contraction des deux ventricules (dépolarisation ventriculaire simultanée via le réseau de Purkinje) Morphologie normale : onde Q petite, grande onde R positive, petite onde S en dérivations latérales (DI, aVL, V5-V6) Durée normale : < 120 ms (3 petits carreaux) Amplitude : varie selon les dérivations critères d’hypertrophie ventriculaire spécifiques. Signification pathologique si large (> 120 ms) : bloc de branche droit (BBD) ou gauche (BBG) aspect en M ou en W. Signification pathologique si onde Q pathologique (large > 40ms, profonde > 1/3 R) : séquelle d’infarctus. Signification pathologique si amplitude très grande : hypertrophie ventriculaire gauche (HVG) critère de Sokolow : SV1 + RV5 ou V6 > 35 mm |
SEGMENT ST : La repolarisation ventriculaire précoce Représente : la phase de plateau de la dépolarisation ventriculaire (période réfractaire)Morphologie normale : isoélectrique (plat, au niveau de la ligne de base)Se mesure : de la fin du complexe QRS (point J) au début de l’onde TANOMALIE CRITIQUE — Sus-décalage du ST (élévation > 1 mm en dérivations des membres, > 2 mm en dérivations précordiales) : INFARCTUS DU MYOCARDE À SUS-ST (STEMI) — URGENCE ABSOLUESous-décalage du ST (dépression > 0,5 mm) : ischémie sous-endocardique, angor instable, intoxication digitaliqueAspect en selle (‘en dos de chameau’) : péricardite aiguë — sus-décalage diffus dans plusieurs territoiresSus-décalage en V1-V2 avec aspect BBS apparent : syndrome de Brugada — risque de mort subite |
Le sus-décalage du ST : l’urgence que l’ECG permet de sauver Le sus-décalage du segment ST en rapport avec un infarctus aigu (STEMI) est l’indication ECG qui justifie à elle seule l’équipement de toutes les structures d’urgences africaines. Chaque heure perdue entre le début de la douleur et la recanalisation coronaire (thrombolyse ou angioplastie) coûte 10 à 15 % de myocarde supplémentaire. Dans les pays africains sans accès rapide à l’angioplastie, la thrombolyse peut être initiée en périphérie — à condition d’avoir un ECG pour confirmer le diagnostic.Règle des 3 dérivations consécutives : le sus-décalage ST doit être présent dans au moins 2 dérivations contiguës du même territoire pour être significatif. Un sus-décalage isolé dans une seule dérivation doit faire suspecter un artefact ou une variation normale. |
ONDE T : La repolarisation ventriculaire tardive Représente : le retour à l’état de repos électrique des ventriculesMorphologie normale : asymétrique, plus lente à monter qu’à descendre, positive dans les dérivations où QRS est majoritairement positifNormalement positive en DI, DII, aVF, V3-V6. Normalement négative ou biphasique en V1, aVRSignification pathologique si inversée en V1-V4 : ischémie antérieure, embolie pulmonaire (signe de V1 à V4)Onde T pointue, symétrique, géante : ischémie hypercalcémie, ou onde T de Wellens (signe d’ischémie sévère de l’IVA)Onde T aplatie ou négative diffuse : troubles électrolytiques (hypokaliémie), médicaments, myocardite |
INTERVALLE QT : La durée totale de la systole électrique Représente : la durée totale de dépolarisation + repolarisation ventriculaire (du début de Q à la fin de T)Valeur normale corrigée (QTc selon formule de Bazett) : < 440 ms chez l’homme, < 460 ms chez la femmeDANGER : QTc prolongé (> 500 ms) = risque de torsade de pointes → fibrillation ventriculaire → mort subiteCauses de QT long en Afrique : hypokaliémie (très fréquente), hypocalcémie, médicaments (quinolones, antimaléens comme la chloroquine et la quinine, antiarythmiques, antidépresseurs)La quinine IV utilisée pour le paludisme sévère est une cause majeure de QT long en Afrique subsaharienneFormule de Bazett : QTc = QT (ms) / racine carrée de l’intervalle RR (secondes) |
5. L’axe électrique cardiaque : savoir où pointe le cœur
L’axe électrique cardiaque représente la direction générale de la dépolarisation ventriculaire dans le plan frontal. Sa déviation peut révéler des pathologies importantes hypertrophies, blocs de branche, infarctus. Heureusement, son interprétation basique ne nécessite pas de calcul complexe.
Méthode rapide en deux dérivations (DI et aVF) :
| DI (QRS) | aVF (QRS) | Axe électrique | Signification |
| Positif (R dominant) | Positif (R dominant) | Normal (0° à +90°) | Axe normal — cœur sain |
| Positif (R dominant) | Négatif (S dominant) | Axe gauche (-30° à -90°) | HVG, HBAG, cardiopathie |
| Négatif (S dominant) | Positif (R dominant) | Axe droit (+90° à +180°) | HVD, embolie pulmonaire, BBD |
| Négatif (S dominant) | Négatif (S dominant) | Axe indéfini / Nord-Ouest | Pathologie sévère — à approfondir |
6. Les indications cliniques de l’ECG : quand le demander ?
L’ECG est un examen rapide, non invasif, peu coûteux et extrêmement informatif. La tendance naturelle est de le réserver aux patients présentant des symptômes cardiaques évidents. C’est une erreur. Voici les indications validées par les sociétés savantes de cardiologie — dont certaines surprendront les non-spécialistes.
6.1 Indications urgentes; ECG immédiat et résultat en 10 minutes
- Douleur thoracique — toute douleur thoracique chez un adulte de plus de 35 ans doit bénéficier d’un ECG dans les 10 minutes suivant l’arrivée. L’infarctus doit être exclu avant tout autre diagnostic.
- Dyspnée aiguë d’origine indéterminée — insuffisance cardiaque, embolie pulmonaire, tamponnade : l’ECG oriente rapidement le diagnostic différentiel.
- Palpitations avec malaise ou syncope — toute perte de connaissance brève ou prolongée associée à des palpitations doit faire suspecter une arythmie grave.
- Choc ou état hémodynamique instable inexpliqué — l’ECG peut révéler un infarctus silencieux, une tamponnade ou une bradycardie sévère comme cause.
- Intoxication médicamenteuse — digitaliques, antiarythmiques, antipaludéens (quinine, chloroquine), antidépresseurs tricycliques : tous peuvent causer des troubles du rythme et du segment ST.
- Électrocution — même apparemment bénigne, peut causer des arythmies différées.
6.2 Indications programmées — ECG en consultation ou bilan
- Hypertension artérielle — recherche de signes d’HVG (critères de Sokolow), troubles du rythme associés, ischémie silencieuse.
- Diabète — l’infarctus silencieux (sans douleur) est fréquent chez le diabétique ; l’ECG de repos peut le détecter a posteriori.
- Valvulopathies connues ou suspectées — HVG, dilatation de cavités, troubles du rythme secondaires.
- Bilan préopératoire — recommandé chez tout patient de plus de 40 ans ou à risque cardiovasculaire avant une chirurgie.
- Prescription d’un médicament allongeant le QT — quinine IV, fluoroquinolones, antidépresseurs : ECG avant et pendant le traitement.
- Suivi de l’insuffisance cardiaque — évaluation du rythme, des troubles de la conduction, de la réponse au traitement.
- Paludisme grave traité par quinine IV — dans le contexte africain, le suivi ECG (QT, troubles du rythme) est une recommandation formelle de l’OMS lors d’un traitement par quinine IV.
L’ECG et le paludisme sévère : une recommandation OMS trop peu appliquée en Afrique La quinine intraveineuse, utilisée en première ligne dans le traitement du paludisme grave, est un puissant allongeur du QT et peut provoquer des arythmies ventriculaires graves — dont la torsade de pointes. L’OMS recommande formellement un ECG de base avant l’initiation du traitement et une surveillance électrocardiographique pendant la perfusion dans les structures disposant d’un électrocardiographe.En pratique, cette surveillance n’est quasi jamais réalisée dans les structures africaines de premier recours — non par manque de volonté, mais par absence d’appareil disponible. C’est une des justifications les plus puissantes pour l’équipement systématique des hôpitaux de district africains en ECG.Source : OMS — Directives pour le traitement du paludisme, 3e édition, 2015. who.int/malaria |
7. La méthode de lecture systématique d’un ECG : les 7 étapes qui ne ratent rien
La première règle de lecture d’un ECG : ne jamais partir à la chasse d’une anomalie spécifique avant d’avoir complété une lecture systématique et ordonnée. Le regard qui cherche directement ce qu’il anticipe passe souvent à côté de ce qu’il ne cherchait pas. Voici la méthode en 7 étapes que tout médecin ayant une base de cardiologie devrait appliquer à chaque ECG.
- Vérifier la qualité technique : signal d’étalonnage (1 mV = 10 mm ?), vitesse papier (25 mm/s ?), absence d’artefacts majeurs, électrodes bien placées ?
- Analyser le rythme : régulier ou irrégulier ? Mesurer l’intervalle RR. Calculer la fréquence cardiaque (méthode rapide : 300 / nombre de grands carreaux entre deux R).
- Identifier les ondes P : présentes ou absentes ? Régulières ? Chaque P suivi d’un QRS ? Morphologie normale (positive en DII) ?
- Mesurer l’intervalle PR : entre 120 et 200 ms ? Constant d’un complexe à l’autre ?
- Analyser le complexe QRS : durée (< 120 ms) ? Morphologie (bloc de branche ?) ? Amplitude (HVG ?) ? Ondes Q pathologiques ?
- Analyser le segment ST : isoélectrique ? Sus-décalage ou sous-décalage ? Dans quels territoires ? Topographie de l’anomalie ?
- Analyser l’onde T et mesurer le QT : polarité normale ? QTc dans les limites ? Ondes T symétriques (ischémie) ou asymétriques (normale) ?
⚡ TRACÉ NORMAL — Rythme sinusal régulier Ondes P régulières, positives en DII, suivies chacune d’un complexe QRS fin (< 120 ms). Intervalle PR constant à 160 ms. Segment ST isoélectrique. Ondes T positives et asymétriques en DII, V5-V6. Fréquence cardiaque à 72 bpm. QTc à 390 ms. Axe à +60° (normal). Aucune anomalie décelée. |
⚡ TRACÉ STEMI INFÉRIEUR — Sus-décalage ST en DII, DIII, aVF Sus-décalage du segment ST de 3 mm en DII, DIII et aVF avec image en miroir (sous-décalage) en DI et aVL. Onde Q naissante en DIII. Diagnostic : infarctus du myocarde inférieur aigu — territoire de la coronaire droite. Urgence : thrombolyse ou transfert coronarographie immédiat. |
⚡ TRACÉ FIBRILLATION ATRIALE — Absence d’ondes P, rythme irrégulier Absence totale d’ondes P identifiables — remplacées par une ligne de base irrégulière et tremblante (oscillations fibrillatoires). Complexes QRS fins mais à intervalles RR totalement irréguliers. Fréquence ventriculaire variable entre 80 et 130 bpm. Diagnostic : fibrillation atriale. Contrôle de fréquence et anticoagulation à discuter. |
⚡ TRACÉ BLOC DE BRANCHE GAUCHE COMPLET (BBG) — QRS élargi > 120 ms Complexes QRS élargis à 160 ms. Aspect en R empâtée en V5-V6, DI et aVL. Aspect en QS en V1-V2. Concordance négative ST/T (sous-décalage ST et onde T négative là où QRS est positif). Diagnostic : bloc de branche gauche complet. Rechercher une cardiopathie sous-jacente — un BBG récent sur douleur thoracique est traité comme un STEMI. |
8. Choisir son électrocardiographe : guide d’achat pour les structures africaines
Le marché des électrocardiographes est vaste; des appareils portables à 150 000 FCFA aux stations de cardiologie connectées dépassant le million. Pour les structures africaines, le choix doit être guidé par trois paramètres : la robustesse, la facilité d’utilisation et l’adéquation aux conditions locales.
| Type d’appareil | Dérivations | Autonomie | Connectivité | Prix estimé (FCFA) | Structure cible |
| ECG portable de terrain | 3 ou 6 dérivations | Piles AA (8-12h) | Impression thermique | 80 000 – 150 000 | CSSP, postes de santé, urgences mobiles |
| ECG 12 dérivations standard | 12 dérivations | Batterie rechargeable + secteur | Impression intégrée, USB | 150 000 – 350 000 | Hôpitaux de district, cliniques privées |
| ECG 12 dérivations avec interprétation automatique | 12 dérivations | Batterie rechargeable + secteur | Impression + écran LCD + logiciel interp. | 250 000 – 500 000 | CHD, cliniques spécialisées |
| ECG connecté (télécardio) | 12 dérivations | Batterie + secteur | WiFi, Bluetooth, télétransmission | 400 000 – 800 000 | CHU, centres cardiologie |
8.1 Les critères prioritaires pour le contexte africain
- Autonomie sur batterie ou piles : indispensable dans les zones à coupures fréquentes. Préférez une autonomie d’au moins 8 heures en mode batterie.
- Résistance à la chaleur et à l’humidité : vérifiez les plages de fonctionnement (0-45°C minimum) et l’indice de protection (IP22 ou supérieur).
- Disponibilité du papier thermique : vérifiez que le papier thermique (format 80 mm ou 112 mm selon le modèle) est disponible localement ou auprès de votre fournisseur. Un ECG sans papier, c’est un ECG inutilisable.
- Interprétation automatique intégrée : pour les structures où le médecin formé à la lecture ECG n’est pas toujours disponible, l’interprétation automatique (avec ses limites !) peut orienter la prise en charge en attendant une relecture experte.
- Service après-vente local : un électrocardiographe en panne sans SAV local devient rapidement une pièce de musée. Vérifiez que votre fournisseur assure la maintenance et dispose des pièces de rechange.
La recommandation de l’OMS pour les hôpitaux de district africains L’OMS classe l’électrocardiographe à 12 dérivations parmi les équipements médicaux essentiels de niveau hospitalier (niveau 3 de la liste des dispositifs médicaux prioritaires pour les pays à faible revenu). Il doit être disponible dans tout hôpital de district disposant d’un service d’urgences et d’une unité d’hospitalisation adulte. Sa présence conditionne la capacité à diagnostiquer et à traiter — ou à orienter en urgence — les pathologies cardiaques aiguës.Source : OMS — Priority Medical Devices for Cardiovascular Diseases. WHO/HTM/EMP, 2020. |
9. Entretien, calibration et durée de vie de l’électrocardiographe
Un électrocardiographe mal entretenu donne des tracés parasités, incorrectement calibrés ou totalement inutilisables. L’entretien préventif est la condition sine qua non d’un équipement qui reste opérationnel sur la durée.
- Nettoyage des électrodes : les électrodes réutilisables (pinces et ventouses) doivent être nettoyées après chaque utilisation avec un chiffon humide puis un antiseptique non corrosif. Un dépôt de gel sec sur les électrodes augmente la résistance de contact et génère des artefacts.
- Vérification du signal d’étalonnage : à chaque utilisation, vérifiez que le signal de calibration correspond bien à 1 mV = 10 mm. Un étalonnage dérivé fausse l’amplitude de toutes les mesures.
- Protection de la tête d’impression : la tête thermique est la pièce la plus fragile. Évitez de la toucher avec les doigts (traces de graisse = impressions floues). N’utilisez que du papier thermique adapté au modèle.
- Entretien des câbles et connecteurs : les câbles des dérivations précordiales sont les plus susceptibles de subir des ruptures de continuité, surtout dans les structures à usage intensif. Testez régulièrement chaque dérivation — une dérivation défaillante produit un tracé parasite caractéristique.
- Calibration annuelle : faire vérifier l’étalonnage interne par un technicien biomédical ou le SAV du fournisseur une fois par an.
- Durée de vie : un électrocardiographe de qualité, bien entretenu, dure 8 à 15 ans. Le remplacement de la batterie (tous les 3 à 5 ans) et des câbles (selon usure) sont les principales interventions de maintenance.
10. FAQ — Les questions les plus posées sur l’ECG
Un ECG normal exclut-il formellement un infarctus ?
Non — et c’est l’un des pièges les plus dangereux de la cardiologie d’urgence. Un ECG normal au moment de la prise en charge n’exclut pas un infarctus en cours. Les modifications du segment ST peuvent être absentes dans les toutes premières heures d’un infarctus, dans les infarctus postérieurs (non vus sur le tracé standard), et dans certains infarctus sans sus-décalage de ST (NSTEMI). Face à un tableau clinique évocateur (douleur thoracique typique, facteurs de risque, diaphorèse), un ECG normal doit être répété toutes les 30 à 60 minutes et les troponines dosées.
Peut-on apprendre à lire un ECG sans formation spécialisée en cardiologie ?
Oui — avec des limites clairement définies. Les bases de la lecture ECG (rythme sinusal, fréquence cardiaque, axe, sus-décalage ST évident, bloc de branche, fibrillation atriale) peuvent être maîtrisées par tout médecin généraliste, urgentiste ou infirmier de soins intensifs après une formation dédiée de 2 à 3 jours. L’interprétation fine des cas complexes (arythmies rares, troubles de la conduction avancés, hypertrophies, syndromes spécifiques) requiert une formation cardiologique approfondie. L’essentiel pour les urgences — reconnaître le STEMI, la FA et le bloc AV complet — est accessible à tous.
L’interprétation automatique de l’ECG est-elle fiable ?
Les algorithmes d’interprétation automatique intégrés dans les ECG modernes ont fait d’importants progrès. Pour les troubles évidents — rythme sinusal normal, fibrillation atriale franche, bloc de branche complet, sus-décalage ST significatif — leur sensibilité est satisfaisante (70 à 90 % selon les études). Mais ils génèrent aussi de nombreux faux positifs (sur-diagnostics) et des faux négatifs (sous-diagnostics) dans les cas subtils. La règle absolue : l’interprétation automatique n’est jamais définitive — elle doit toujours être validée par un clinicien formé. En contexte africain, elle peut être un outil d’orientation précieux lorsque le médecin n’est pas immédiatement disponible.
Combien de temps dure un ECG et quand peut-on le répéter ?
Un ECG standard se réalise en 5 à 10 minutes (préparation du patient incluse) et l’enregistrement proprement dit dure 10 secondes par dérivation. Il peut être répété sans aucune limite — c’est un examen non irradiant et non invasif. En contexte d’urgence pour une douleur thoracique, les recommandations ESC préconisent un ECG à l’arrivée, puis répété à 30 minutes, 60 minutes et 3 heures si le premier est normal. En contexte de surveillance d’arythmie, il peut être réalisé plusieurs fois par jour.
Comment distinguer un artefact de mouvement d’un trouble du rythme sur un ECG ?
Les artefacts de mouvement — causés par des tremblements, une mauvaise immobilité du patient, des électrodes mal fixées ou des câbles défectueux — peuvent simuler des troubles du rythme graves (fibrillation ventriculaire, tachycardie ventriculaire). La règle de distinction : pendant un artefact, le rythme sous-jacent reste souvent visible — on peut identifier des complexes QRS réguliers sous les parasites. De plus, le patient agité ou tremblant est conscient et présente un pouls — incompatible avec une vraie fibrillation ventriculaire. En cas de doute, refaites l’ECG en insistant sur l’immobilité et la qualité du contact des électrodes.
Conclusion : l’ECG, un outil que l’Afrique ne peut plus se permettre de ne pas maîtriser
L’homme de Comè qui n’a pas eu d’ECG cette nuit-là représente des milliers d’Africains qui meurent chaque année d’infarctus non diagnostiqués à temps — non par fatalité, mais par absence d’équipement ou de compétence de lecture. Les maladies cardiovasculaires sont désormais la première cause de mortalité mondiale, et l’Afrique subsaharienne n’est pas épargnée : hypertension, diabète, obésité, tabac — tous les facteurs de risque progressent rapidement sur le continent.
L’électrocardiographe est l’outil diagnostique qui peut changer cette réalité — à condition d’être présent, en état de marche, utilisé correctement et lu par des soignants formés. Ce guide vous a donné les bases. La prochaine étape, c’est la pratique : réaliser des ECG, analyser des tracés, questionner un cardiologue sur les cas difficiles, et progresser.
Pour l’équipement, Bénin Médicaux Group propose une gamme complète d’électrocardiographes adaptés à tous les niveaux de la pyramide sanitaire béninoise et africaine — des appareils portables pour les postes de santé aux stations connectées pour les CHU — avec installation, formation à l’utilisation et service après-vente local.
Un ECG réalisé à temps, lu correctement, peut valoir une vie. C’est peut-être l’investissement le plus rentable qu’une structure de soins puisse faire.
SOURCES ET RÉFÉRENCES SCIENTIFIQUES • Société Européenne de Cardiologie (ESC) — Lignes directrices pour la gestion des syndromes coronariens aigus 2023. escardio.org• Société Européenne de Cardiologie (ESC) — Lignes directrices pour la gestion des arythmies cardiaques 2020. escardio.org• OMS — Priority Medical Devices for Cardiovascular Diseases. WHO/HTM/EMP/HIS, 2020. who.int• OMS — Directives pour le traitement du paludisme, 3e édition, 2015. who.int/malaria• Marriott HJL. — Practical Electrocardiography, 10e édition. Lippincott Williams & Wilkins, 2000.• Hampton JR. — 150 ECG Problems, 4e édition. Churchill Livingstone, 2013.• Goldberger AL et al. — Goldberger’s Clinical Electrocardiography: A Simplified Approach, 9e édition. Elsevier, 2017.• Norme IEC 60601-2-51 — Electrocardiographs. Particular requirements for the safety, including essential performance.• OMS AFRO — Programme de renforcement des systèmes de santé en Afrique subsaharienne : équipements diagnostiques essentiels. Rapport 2022.• Ministère de la Santé du Bénin — Programme National de Lutte contre les Maladies Non Transmissibles (PNLMNT). 2022.• Samol A et al. — Accuracy of ECG interpretation by cardiologists and non-cardiologists in a real-world setting. BMC Cardiovascular Disorders, 2019. |
Vous cherchez un électrocardiographe pour votre structure de santé au Bénin ? Bénin Médicaux Group propose des ECG 12 dérivations portables et fixes, adaptés à tous les budgets avec formation à l’utilisation, papier thermique de rechange et SAV local. Devis sous 24h. Demander un devis ou commander → beninmedicauxgroup.com |
Article rédigé par Billy DANDJINOU, Consultant en SEO Médical et Webmarketing Santé | Relu par un cardiologue et un médecin urgentiste.
© Bénin Médicaux Group SARL – beninmedicauxgroup.com – Tous droits réservés