Elle s’appelle Adjoa. Elle a 23 ans. Dans la nuit du 14 au 15 mars, dans une maternité d’une commune rurale du département du Zou, elle accouche de son premier enfant — un garçon. L’accouchement se passe bien jusqu’à la délivrance. Puis le saignement commence. L’utérus ne se contracte pas. La sage-femme cherche l’ocytocine dans le réfrigérateur de la chaîne du froid — vide depuis trois jours, la commande n’est pas arrivée. Elle cherche le sac d’aspiration — hors d’usage depuis six semaines. Elle serre les poings et essaie de masser l’utérus avec ses mains gantées. À 4h30 du matin, Adjoa meurt d’une hémorragie du post-partum. Son fils survit.
Ce récit composé à partir de cas réels documentés par le Programme National de Santé de la Mère et de l’Enfant du Bénin — n’est pas exceptionnel. Il est, tragiquement, une réalité ordinaire dans trop de maternités béninoises et africaines. Et dans la grande majorité des cas, les causes ne sont pas mystérieuses : elles sont connues, documentées, évitables — et directement liées à l’absence ou au dysfonctionnement de certains équipements essentiels.
Le Bénin affiche un taux de mortalité maternelle de 391 pour 100 000 naissances vivantes selon les dernières données de l’INSAE (2022) — soit environ quatre fois le seuil fixé par l’ODD 3.1 (70 pour 100 000 naissances vivantes d’ici 2030). Derrière ce chiffre, quatre causes directes représentent plus de 80 % des décès maternels : l’hémorragie du post-partum, les infections puerpérales, les complications de l’éclampsie et les dystocies. Et pour chacune de ces quatre causes, l’équipement correct et fonctionnel de la maternité est un facteur déterminant de survie.
Ce guide complet rédigé à l’intention des sages-femmes, gynécologues, directeurs de maternités, responsables d’achat et décideurs de santé présente l’ensemble des équipements indispensables à une maternité béninoise et africaine pour remplir sa mission. Du plus élémentaire au plus spécialisé, du kit d’accouchement à l’incubateur néonatal, chaque item est justifié par la clinique, contextualisé dans la réalité du terrain et accompagné d’orientations pratiques pour l’achat et la maintenance.
1. La mortalité maternelle au Bénin : comprendre les chiffres pour agir sur les causes
Avant de dresser la liste des équipements nécessaires, il est indispensable de comprendre pourquoi les femmes béninoises meurent encore en accouchant. La réponse à cette question conditionne les priorités d’équipement.
1.1 Les quatre causes directes dominantes
| Cause de décès maternel | Part des décès (Bénin) | Évitabilité avec équipement | Équipements clés impliqués |
| Hémorragie du post-partum (HPP) | 27 % | Très élevée | Ocytocine, ballon de tamponnement, sac anti-choc |
| Infections puerpérales | 17 % | Très élevée | Autoclave, consommables stériles, antibiotiques IV |
| Éclampsie / Pré-éclampsie sévère | 13 % | Élevée | Tensiomètre, sulfate de Mg IV, monitoring fœtal |
| Dystocies / Ruptures utérines | 11 % | Élevée | Bloc opératoire, partogramme, doppler fœtal |
| Complications avortements | 10 % | Élevée | Aspiration manuelle intra-utérine (AMIU), échographe |
| Autres causes indirectes | 22 % | Variable | Paludisme, anémie, VIH : dépistage et traitement |
Sources : INSAE Bénin 2022, Enquête Démographique et de Santé. OMS, Global causes of maternal death: a WHO systematic analysis, 2014.
1.2 Les trois délais qui tuent et comment l’équipement répond
La théorie des « trois délais » de Thaddeus et Maine (1994) reste le cadre analytique le plus pertinent pour comprendre la mortalité maternelle en contexte africain. Elle identifie trois moments où le délai de réponse conditionne la survie :
- Délai 1 : décider de consulter — retardé par la méconnaissance des signes d’urgence, les barrières culturelles et le coût perçu. L’équipement ne résout pas ce délai — mais des outils de sensibilisation communautaire (affiches, kits éducatifs) peuvent contribuer.
- Délai 2 : atteindre un établissement de soins — retardé par la distance, l’absence de transport d’urgence. L’équipement d’une ambulance avec un kit d’accouchement d’urgence et des médicaments essentiels réduit ce délai pour les cas qui se dégradent en route.
- Délai 3 : recevoir des soins appropriés — retardé par l’absence de personnel qualifié ET par l’absence ou le dysfonctionnement de l’équipement. C’est sur ce troisième délai que l’équipement de la maternité a l’impact le plus direct et le plus mesurable.
L’équipement peut sauver des vies même sans personnel supplémentaire Une revue systématique publiée dans The Lancet en 2020 a conclu que la disponibilité des équipements essentiels dans les maternités africaines était associée à une réduction de 35 à 55 % de la mortalité maternelle dans les établissements étudiés, indépendamment du niveau de formation du personnel. Dit autrement : les mêmes soignants, avec les bons outils, sauvent beaucoup plus de vies.Source : Bhutan K et al. — Maternal mortality in low-income settings: contribution of equipment availability. The Lancet, 2020. |
2. Équipements de surveillance prénatale : détecter les risques avant l’accouchement
La maternité ne commence pas au moment de l’accouchement. Elle commence avec les premières consultations prénatales (CPN). Un équipement correct de la salle de CPN est la première ligne de prévention de la mortalité maternelle — parce qu’un risque identifié en CPN peut être géré, orienté, planifié avant qu’il ne devienne une urgence.
2.1 Le tensiomètre et le brassard obstétrical
L’hypertension artérielle de la grossesse — et ses formes sévères : la pré-éclampsie et l’éclampsie — est la deuxième cause de décès maternel au Bénin. Sa détection repose entièrement sur la mesure correcte et régulière de la tension artérielle. Un tensiomètre fonctionnel avec un brassard adapté à la grossesse (brassard large pour les patientes avec un bras plus enflé en fin de grossesse) est le minimum non négociable de toute salle de CPN.
Valeurs d’alerte en grossesse : TA systolique ≥ 140 mmHg ET/OU TA diastolique ≥ 90 mmHg à deux reprises espacées de 4 heures, associées à une protéinurie, constituent le diagnostic de pré-éclampsie — une urgence obstétricale.
2.2 Le doppler fœtal de poche (sonotraqueur)
Le doppler fœtal portatif permet d’ausculter les bruits du cœur fœtal dès la 10e à 12e semaine de grossesse — bien avant les 20 semaines où le cornet de Pinard devient efficace. Il est simple d’utilisation, résistant, alimenté par piles (crucial en zones sans électricité fiable), et son prix reste accessible. C’est l’un des investissements les plus rentables d’une salle de CPN en termes de bénéfice clinique par franc investi.
La fréquence cardiaque fœtale normale est de 110 à 160 battements par minute. Toute valeur en dehors de cette plage, ou toute irrégularité persistante, doit déclencher une évaluation complémentaire.
2.3 Le pèse-femme et la toise
Le poids maternel avant et pendant la grossesse est un indicateur clé du statut nutritionnel et de la santé fœtale. Une prise de poids insuffisante (moins de 10 kg sur toute la grossesse) signe souvent un retard de croissance fœtal. Une prise de poids excessive, une inflation rapide en fin de grossesse orientent vers l’œdème ou la pré-éclampsie. Le pèse-femme médical — précis à ± 100 g — est indispensable. Un pèse-bébé adulte posé à plat au sol n’est pas un substitut acceptable en salle de CPN d’une maternité.
2.4 L’échographe obstétrical
L’échographie obstétricale est le standard de référence pour la datation de la grossesse, le dépistage des grossesses multiples et des malpositions fœtales, l’évaluation de la croissance fœtale et du volume du liquide amniotique, et la localisation du placenta (dépistage du placenta praevia). Dans les maternités des zones urbaines béninoises, l’accès à l’échographie est variable mais amélioré. Dans les zones rurales, il reste très insuffisant.
L’échographe portable de type point-of-care — compact, robuste, alimentable sur batterie — a révolutionné l’accès à l’imagerie médicale en Afrique rurale. Des modèles comme le Mindray DP-50 ou le Sonosite iViz permettent des examens obstétricaux de qualité dans des structures sans radiologue permanent.
2.5 Le bandelette urinaire et le test d’albuminurie
La recherche de protéines dans les urines (protéinurie) est, avec la tension artérielle, le pilier diagnostique de la pré-éclampsie. Les bandelettes urinaires de dépistage — simples, peu coûteuses, sans appareillage — doivent être disponibles en permanence en salle de CPN. Une protéinurie ≥ 2+ chez une patiente avec TA élevée constitue une pré-éclampsie jusqu’à preuve du contraire.
3. Équipements de la salle de travail et d’accouchement : l’heure de vérité
La salle de travail et la salle d’accouchement sont les espaces où la majorité des décès maternels surviennent — et où les équipements corrects ont l’impact le plus immédiat. Voici les équipements indispensables, regroupés par fonction clinique.
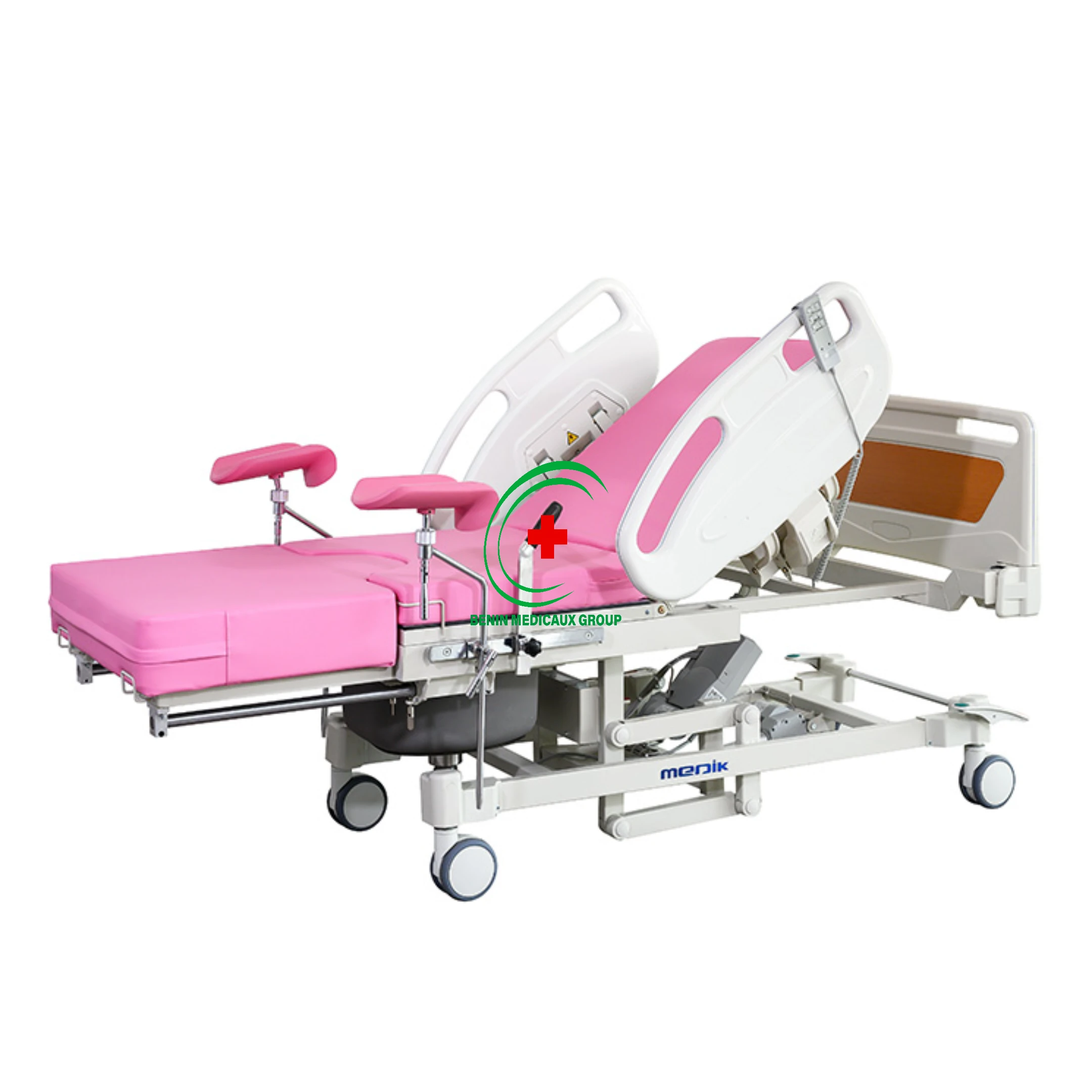
3.1 La table d’accouchement
TABLE D’ACCOUCHEMENT — L’équipement central de toute maternité Fonction : support ergonomique pour le travail, l’accouchement et les gestes obstétricauxCaractéristiques essentielles : réglable en hauteur, section périnéale articulée (position gynécologique), etriers intégrés, structure en acier inoxydable facilement désinfectableOptions recommandées : repose-jambes réglables, appui-dos inclinable (position semi-assise), rail de retenue latéral pour sécurité de la patienteCapacité de charge minimale : 200 kg (adaptée aux patientes obèses)Matériau de préférence : acier inoxydable 304 — hygiénique, résistant à la corrosion et aux désinfectantsPrix indicatif Bénin : 250 000 – 700 000 FCFA selon le modèlePoints de vigilance : éviter les tables en bois ou matériaux poreux (impossibles à stériliser correctement), vérifier la stabilité de la section périnéale articulée |
3.2 Le kit de base pour accouchement normal
Le kit d’accouchement rassemble l’ensemble des consommables et petits instruments nécessaires à un accouchement par voie basse non compliqué. Il doit être disponible en quantité suffisante pour couvrir l’activité de 24 heures — en prévoyant les pics d’activité nocturnes et en saison des pluies (accouchements plus fréquents par temps de pluie dans certaines régions du Bénin).
- Gants chirurgicaux stériles (tailles S, M et L) — minimum 2 paires par accouchement, davantage en cas de manœuvres
- Compresses stériles 10×10 cm — en quantité suffisante (minimum 20 par accouchement)
- Champ stérile de table et champ fenêtré — pour l’accouchement et les gestes chirurgicaux
- Ciseaux droits pour épisiotomie — en acier inoxydable stérilisable
- Pinces de Kocher (minimum 2) — pour le clampage du cordon
- Clamp de cordon ombilical (type Hollister ou clip plastique) — à usage unique
- Fil de suture résorbable — pour l’épisiorraphie et la suture périnéale (Vicryl 2/0 ou 0)
- Porte-aiguille et pince anatomique — pour les sutures
- Haricot en inox — pour la réception du placenta et des liquides
- Sonde vésicale à demeure (Foley 14 ou 16 CH) — pour les cas nécessitant un sondage
- Tubulure IV et cathéter veineux court — pour la voie veineuse périphérique systématique en travail
- Seringues 10 et 20 ml + aiguilles — pour l’administration IV et IM d’ocytocine et autres médicaments
3.3 L’ocytocine et le misoprostol : les médicaments qui sauvent des vies
Ce n’est pas un équipement au sens strict — mais l’ocytocine et le misoprostol méritent une mention dans ce guide, car leur absence physique ou leur dégradation par une chaîne du froid défaillante est directement responsable de décès par HPP évitables. L’ocytocine requiert une conservation entre 2 et 8°C — un réfrigérateur médical fonctionnel dans la salle d’accouchement est un équipement médical critique au même titre qu’un tensiomètre.
La chaîne du froid de l’ocytocine : le maillon souvent rompu L’ocytocine est thermolabile, elle perd jusqu’à 50 % de son activité après 3 mois de stockage à 25°C, et rapidement davantage à des températures tropicales de 35-40°C. Une étude conduite dans 20 maternités d’Afrique de l’Ouest a montré que dans 40 % des cas, l’ocytocine disponible en salle d’accouchement avait perdu une partie significative de son activité, faute d’une chaîne du froid correcte.Solution : chaque salle d’accouchement doit disposer d’un réfrigérateur médical dédié aux médicaments essentiels, avec monitoring de température. Le misoprostol (comprimés, stockable à température ambiante) est une alternative thermostable précieuse pour les maternités sans réfrigération fiable.Source : Stanton C et al. — Oxytocin quality in Africa: an assessment. Tropical Medicine & International Health, 2019. |
3.4 Le partogramme — l’outil gratuit qui sauve des vies
Le partogramme est un outil de surveillance graphique du travail — un graphique sur lequel sont reportées, en temps réel, la dilatation cervicale, la descente de la présentation fœtale, la fréquence cardiaque fœtale, les contractions utérines, et les constantes maternelles. Son rôle est de détecter précocement les anomalies de progression du travail — et d’alerter le soignant avant qu’une dystocie ne devienne une catastrophe.
L’OMS recommande l’utilisation systématique du partogramme dans toute salle de travail. Il est fourni gratuitement par le Programme National de Santé de la Mère et de l’Enfant du Bénin — son absence dans de nombreuses maternités relève de l’organisation, pas du coût. Mais sa bonne utilisation nécessite une formation — ce qui pose la question de la formation continue, au-delà de l’équipement.
3.5 Le doppler fœtal et le cardiotocographe (CTG)
En salle de travail, la surveillance du rythme cardiaque fœtal (RCF) est un marqueur crucial de bien-être fœtal. En CPN, le doppler fœtal de poche suffit. En travail, surtout lors des contractions, la fréquence et la régularité du RCF renseignent sur la tolérance fœtale à l’effort utérin.
- Cornet de Pinard : outil de base, sans pile ni batterie, accessible à toutes les maternités. Ausculter pendant et après une contraction toutes les 15 minutes en phase active du travail.
- Doppler fœtal de poche : plus sensible, utilisable dès S.10-12, permet l’écoute par la patiente elle-même — réduit l’anxiété et renforce l’observance.
- Cardiotocographe (CTG / moniteur fœtal) : enregistrement continu du RCF et des contractions utérines. Indispensable pour les grossesses à risque (pré-éclampsie, macrosomie, retard de croissance, post-terme). Recommandé dans les maternités pratiquant plus de 200 accouchements par mois.
4. Équipements pour la prise en charge des urgences obstétricales
C’est la section la plus critique de ce guide — et la plus directement liée à la survie maternelle. Les urgences obstétricales (HPP, éclampsie, dystocie, rupture utérine) nécessitent une réponse rapide avec les bons équipements. Chaque minute compte.
4.1 Le matériel pour la prise en charge de l’hémorragie du post-partum (HPP)
L’HPP — définie par une perte sanguine supérieure à 500 ml après un accouchement vaginal ou 1 000 ml après une césarienne — est la première cause de mortalité maternelle au Bénin et dans le monde. Sa prise en charge nécessite, simultanément, des médicaments utérotoniques et des équipements spécifiques.
- Sac de mesure des pertes sanguines post-partum : simple sac gradué placé sous les fesses de la parturiente au moment de la délivrance pour quantifier objectivement les pertes. L’estimation visuelle sous-estime systématiquement les pertes de 30 à 50 %. Ce simple dispositif améliore significativement le diagnostic précoce de l’HPP.
- Ballon de tamponnement utérin (sonde de Bakri ou équivalent) : ballon gonflable introduit dans la cavité utérine et rempli de sérum physiologique pour comprimer les saignements utérins diffus. Efficace dans 70 à 90 % des HPP réfractaires aux utérotoniques. Son coût unitaire (environ 80 000 à 150 000 FCFA) est largement compensé par son efficacité.
- Sac anti-choc non pneumatique (NASG) : combinaison compressive neoprène qui enveloppe les membres inférieurs et le pelvis, redistribuant le sang des extrémités vers les organes vitaux. Recommandé par l’OMS pour la stabilisation des patientes en état de choc hémorragique en attente de transfert ou de chirurgie.
- Perfuseur à débit rapide : tubulure IV de grand calibre (14 ou 16 G) avec manchon de pression pour transfusion rapide de liquides et de sang en cas de choc.
- Oxymètre de pouls : surveillance de la saturation en oxygène — une SpO2 en chute lors d’une HPP est un signe de gravité majeur.
- Concentrateur d’oxygène ou bouteille O2 : l’oxygénothérapie est recommandée dès que la SpO2 < 94 % lors d’une HPP sévère.
4.2 Le matériel pour la prise en charge de l’éclampsie
L’éclampsie — la forme convulsive de la pré-éclampsie sévère — est une urgence vitale pour la mère et le fœtus. Son traitement repose sur deux piliers : le sulfate de magnésium (magnesium sulfate) pour prévenir et traiter les convulsions, et les antihypertenseurs pour contrôler la tension. Ces deux médicaments nécessitent des équipements de surveillance :
- Tensiomètre avec brassard grand (large cuff) : la surveillance tensionnelle rapprochée (toutes les 5 à 15 minutes) est indispensable lors d’un traitement anti-éclamptique.
- Réflexomètre (marteau à réflexes) : le signe de toxicité au sulfate de magnésium le plus précoce est l’abolition des réflexes ostéotendineux (ROT). Un marteau à réflexes simple doit être disponible — sa disparition impose l’arrêt de la perfusion.
- Gluconate de calcium 10 % : antidote de la toxicité au sulfate de magnésium — doit être disponible à portée de main lors de toute administration de MgSO4.
- Matériel de voie veineuse et pousse-seringue électrique : l’administration de MgSO4 en IV continue nécessite un débit précis et contrôlé.
4.3 Le matériel pour l’aspiration manuelle intra-utérine (AMIU)
L’AMIU est la technique de référence pour la prise en charge des complications des avortements incomplets, des fausses couches et de certains cas de rétention placentaire. Elle remplace avantageusement le curetage tranchant dans ces indications — plus sûre, moins douloureuse, réalisable sous anesthésie locale. Elle nécessite :
- Seringue AMIU à double valve de 60 ml — pièce maîtresse du dispositif, réutilisable après stérilisation correcte
- Canules flexibles de dilatation (tailles 4 à 12 mm) — adaptées à la taille utérine
- Spéculum vaginal (bivalve, en inox stérilisable)
- Pince de col (Pozzi ou Museux) pour la traction du col
- Cupule de Karman — embout de la canule
5. Équipements néonataux : accueillir et protéger le nouveau-né
La mortalité maternelle ne raconte qu’une partie du drame obstétrical. La mortalité néonatale — définie par les décès survenant dans les 28 premiers jours de vie — est tout aussi préoccupante au Bénin : 29 pour 1 000 naissances vivantes (INSAE 2022), soit l’une des plus élevées d’Afrique de l’Ouest. Dans les 60 secondes qui suivent la naissance, plusieurs décisions et gestes peuvent faire la différence entre un nouveau-né qui respire et un qui ne respirera jamais.
5.1 La table de réanimation néonatale
TABLE DE RÉANIMATION NÉONATALE — Le poste vital des premières minutes Fonction : support chauffant pour le nouveau-né à la naissance et lors de la réanimationCaractéristiques essentielles : source de chaleur radiante (lampe infrarouge ou résistance) pour prévenir l’hypothermie, surface de travail plane et accessible de trois côtés, matelas en polyéthylène lavableÉquipements intégrés ou adjacents : horloge murale pour le minutage des gestes, prise O2, aspiration murale ou portable, éclairageTempérature cible : maintenir le nouveau-né à 36,5 à 37,5°C — l’hypothermie est un facteur de risque majeur de décès néonatal en Afrique tropicale (paradoxalement, même par temps chaud, un bébé mouillé perd sa chaleur rapidement)Prix indicatif Bénin : 300 000 – 800 000 FCFAAlternative en contexte limité : méthode Kangourou (peau à peau mère-enfant) + lampe halogène à défaut de table chauffante |
5.2 Le matériel de réanimation néonatale
La réanimation d’un nouveau-né en état de mort apparente suit un protocole précis — l’algorithme NRP (Neonatal Resuscitation Program) de l’American Academy of Pediatrics, adopté par l’OMS. Ce protocole nécessite des équipements spécifiques, disponibles immédiatement, dans un état fonctionnel :
- Ballon autogonflable de réanimation néonatale (taille 240 ml) avec masques taille 0 et 1 — pour la ventilation en pression positive. L’un des équipements les plus critiques et les plus souvent absents ou défaillants dans les maternités africaines.
- Poire d’aspiration néonatale (bulb syringe) — pour l’aspiration des sécrétions buccales et nasales
- Aspirateur électrique ou à pied avec sonde d’aspiration Ch 8-10 — pour l’aspiration trachéale si nécessaire
- Sondes d’intubation néonatale (tailles 2,5, 3,0 et 3,5 mm) — pour l’intubation si ventilation au masque inefficace
- Laryngoscope néonatal avec lame droite Miller 0 et 1
- Lunettes nasales néonatales et cathéter nasal fin (Ch 5-6) — pour l’oxygénothérapie à faible débit
- Oxymètre de pouls avec sonde néonatale — pour surveiller la SpO2 lors de la réanimation
- Thermomètre électronique — pour le diagnostic de l’hypothermie (objectif > 36,5°C)
- Glucomètre avec bandelettes néonatales — l’hypoglycémie néonatale est une urgence fréquente et silencieuse
Le ballon de réanimation néonatale : l’équipement le plus critique et le plus souvent absent Une enquête conduite dans 45 maternités du Bénin en 2020 (PNSME) a révélé que moins de 60 % disposaient d’un ballon de réanimation néonatale fonctionnel et que parmi ceux disponibles, plus de la moitié avaient des masques inadaptés ou des valves défectueuses. Une asphyxie néonatale traitée dans les 10 premières minutes par ventilation efficace au masque a un pronostic neurologique très favorable. La même asphyxie non traitée ou traitée avec un équipement défaillant peut provoquer une infirmité motrice cérébrale ou la mort.Source : PNSME Bénin, Enquête sur les équipements des maternités béninoises. 2020. |
5.3 L’incubateur néonatal
Pour les nouveau-nés prématurés (avant 37 semaines d’aménorrhée) ou de faible poids de naissance (moins de 2 500 g), le maintien d’une température stable et d’un environnement protégé est vital. L’incubateur crée un environnement à température et humidité contrôlées qui reproduit partiellement les conditions utérines.
En Afrique, l’accès aux incubateurs conventionnels reste très limité en dehors des CHU. L’alternative recommandée par l’OMS pour les structures à ressources limitées est la méthode Kangourou — contact peau à peau prolongé entre la mère et son prématuré stable. Des études conduites en Afrique ont montré que cette méthode, correctement appliquée, réduit la mortalité des prématurés de faible poids de 40 % — sans aucun équipement électronique.
5.4 La lampe de photothérapie néonatale
L’ictère néonatal — jaunisse du nouveau-né — est une cause fréquente d’hospitalisation néonatale au Bénin. Sa forme sévère (hyperbilirubinémie non traitée) peut provoquer une encéphalopathie bilirubinique (ictère nucléaire) avec séquelles neurologiques définitives. La photothérapie — exposition à une lumière bleue (longueur d’onde 420-480 nm) — est le traitement de première ligne. Elle nécessite une lampe dédiée ou un système LED de photothérapie.
6. Équipements pour la chirurgie obstétricale : la césarienne comme filet de sécurité
L’OMS recommande un taux de césarienne entre 10 et 15 % des naissances comme indicateur d’accès adéquat aux soins obstétricaux d’urgence. Au Bénin, le taux national est estimé à environ 7 à 8 % — en deçà du seuil OMS, ce qui indique que des femmes nécessitant une césarienne urgente n’y ont pas accès. Pour toute maternité appelée à pratiquer des césariennes ou des interventions gynécologiques d’urgence, les équipements chirurgicaux suivants sont indispensables.
| Équipement chirurgical | Fonction | Spécificité contexte africain |
| Table d’opération gynécologique | Positionnement pour césarienne, curetage, réparation fistule | Position de Trendelenburg réglable — acier inoxydable obligatoire |
| Éclairage chirurgical (scialytique) | Illumination sans ombre du champ opératoire | LED à batterie de secours — essentiel en cas de coupure de courant |
| Set de césarienne complet | Bistouri, pinces de Kocher, ciseaux, porte-aiguille, écarteurs | Acier inoxydable, stérilisable autoclave, doublons de chaque pièce |
| Aspirateur chirurgical | Aspiration du sang et liquides dans le champ opératoire | Modèle électrique + modèle à pied de secours |
| Bistouri électrique (électrocautère) | Hémostase en cours de chirurgie | Économise les sutures et réduit la durée opératoire |
| Machine à anesthésie | Anesthésie générale ou rachianesthésie pour césarienne | Rachianesthésie préférable (plus sûre, pas de curarisation) |
| Autoclave de bloc | Stérilisation du matériel chirurgical réutilisable | Classe B pré-vide — indispensable (voir notre article dédié) |
7. Équipements de stérilisation et de lutte contre les infections : protéger mère et enfant
Les infections puerpérales — infections de l’utérus, des plaies d’épisiotomie ou de césarienne après l’accouchement — sont la deuxième cause de mortalité maternelle au Bénin. Leur prévention repose entièrement sur l’application rigoureuse des mesures de prévention des infections (PCI), au premier rang desquelles la stérilisation correcte du matériel.
7.1 L’autoclave médical
Nous avons consacré un article entier à l’autoclave médical (consultable sur beninmedicauxgroup.com). Pour la maternité spécifiquement, rappelons que tout instrument réutilisé en salle d’accouchement ou au bloc obstétrical doit être stérilisé par autoclave entre chaque utilisation — sans exception. Un autoclave de classe B (pré-vide) est recommandé pour les maternités pratiquant plus de 10 accouchements par jour, car il garantit la stérilisation de toutes les charges, y compris les instruments creux.
7.2 Le réfrigérateur médical pour médicaments
Au-delà de l’ocytocine, plusieurs médicaments obstétricaux et néonataux nécessitent une chaîne du froid : certains antibiotiques IV reconstitués, les vaccins du nouveau-né (BCG, VHB), certaines solutions perfusables en contexte de chaleur extreme. Un réfrigérateur médical exclusivement dédié aux médicaments (pas aux repas du personnel) avec thermomètre interne et alarme de température est un équipement critique de toute maternité.
7.3 Le matériel de désinfection et de protection
- Solution hydroalcoolique et distributeurs muraux aux points de soins — hygiène des mains entre chaque patient
- Tabliers imperméables et manchettes longues — protection lors des accouchements et des manœuvres obstétricales
- Lunettes de protection — protection contre les projections lors des accouchements
- Conteneurs pour déchets biologiques et boîtes de sécurité pour aiguilles souillées
- Solution chlorée 0,5 % — pour la décontamination du matériel avant stérilisation
8. Le tableau de dotation minimale par niveau de structure
Toutes les maternités n’ont pas les mêmes capacités ni les mêmes niveaux d’activité. Voici le tableau de dotation minimale recommandée selon le niveau de la pyramide sanitaire au Bénin de l’unité villageoise de santé à l’hôpital de zone.
| Équipement | Unité Villageoise de Santé | Centre de Santé d’Arrondissement | Hôpital de Zone |
| Tensiomètre + brassard | ✅ 1 minimum | ✅ 2 (adulte + grand) | ✅ 3+ (urgences incluses) |
| Cornet de Pinard | ✅ 2 minimum | ✅ 2 minimum | ✅ 2 minimum |
| Doppler fœtal de poche | ✅ 1 | ✅ 2 | ✅ 2-3 |
| Table d’accouchement | ✅ 1 | ✅ 2 | ✅ 4+ |
| Kit accouchement (stock 24h) | ✅ 5 accouchements | ✅ 10 accouchements | ✅ 20 accouchements+ |
| Réfrigérateur médical (médicaments) | ✅ 1 | ✅ 1 | ✅ 2+ |
| Ballon réanimation néonatale | ✅ 1 | ✅ 2 | ✅ 3+ |
| Table chauffante néonatale | Non requis | ✅ 1 | ✅ 2+ |
| Sac NASG anti-choc | ✅ 1 | ✅ 1 | ✅ 2+ |
| Ballon tamponnement utérin (Bakri) | Non requis | ✅ 1 en stock | ✅ 2 en stock |
| Oxymètre de pouls | ✅ 1 | ✅ 2 | ✅ 4+ |
| Concentrateur O2 5L/min | Non requis | ✅ 1 | ✅ 2+ |
| Lampe photothérapie néonatale | Non requis | ✅ 1 | ✅ 2+ |
| Échographe obstétrical | Non requis | Optionnel | ✅ 1 minimum |
| Cardiotocographe (CTG) | Non requis | Non requis | ✅ 1 minimum |
| Autoclave médical | Non requis (UVS réfère) | ✅ 1 classe N min | ✅ 1 classe B minimum |
| Matériel AMIU | Non requis | ✅ 1 kit | ✅ 2 kits |
9. Programmes de financement et d’accès aux équipements de maternité au Bénin
L’équipement d’une maternité représente un investissement important — parfois perçu comme inaccessible. Pourtant, plusieurs mécanismes de financement existent et méritent d’être connus par les gestionnaires de structures de santé béninoises.
9.1 Les programmes institutionnels béninois
- Fonds Mondial de Lutte contre le Sida, la Tuberculose et le Paludisme : finance régulièrement des lots d’équipements de maternité dans le cadre de ses programmes de santé maternelle au Bénin.
- PNSME (Programme National de Santé de la Mère et de l’Enfant) : coordonne les dotations en équipements et consommables obstétricaux des structures de santé publiques.
- UNFPA Bénin : appuie régulièrement l’équipement des maternités en matériel obstétrical d’urgence (kits AMIU, ballons de tamponnement, NASG, matériel de réanimation néonatale).
- Banque Mondiale et BAD : dans le cadre des projets de renforcement des systèmes de santé, financent parfois des lots d’équipements de maternité pour les hôpitaux de zone et les CSA.
9.2 Les ONG et partenaires techniques
- AMREF Health Africa, MSF, Save the Children : interviennent dans l’équipement des maternités en situations d’urgence ou dans les zones géographiquement défavorisées.
- Direct Relief, MAP International : organisations de fourniture de médicaments et équipements médicaux aux structures de santé africaines à but non lucratif.
9.3 Le financement propre avec l’appui de BMG
Pour les cliniques privées, les maternités confessionnelles et les structures mixtes sans accès aux programmes institutionnels, Bénin Médicaux Group propose des solutions d’achat adaptées : paiement en plusieurs fois pour les commandes importantes, devis détaillés par poste d’équipement, priorisation des achats selon le budget disponible et le profil d’activité de la structure.
10. FAQ — Les questions les plus posées sur l’équipement des maternités
Quel est l’équipement le plus rentable si le budget est limité ?
Sans hésitation : le ballon de réanimation néonatale + masques adaptés, suivi de l’ocytocine injectable conservée au frais et du sac anti-choc NASG. Ces trois dispositifs, pour un coût total inférieur à 200 000 FCFA, couvrent les deux premières causes de mortalité maternelle et néonatale. Si votre budget est extrêmement contraint, commencez là — et construisez l’équipement complet progressivement.
Le misoprostol peut-il remplacer l’ocytocine pour la prévention de l’HPP ?
En l’absence d’ocytocine disponible ou d’une chaîne du froid fonctionnelle, le misoprostol (600 µg par voie orale ou sublinguale immédiatement après l’accouchement) est une alternative efficace et thermostable recommandée par l’OMS. Il est moins puissant que l’ocytocine IV mais beaucoup plus accessible dans les zones rurales. Les deux médicaments sont complémentaires et non substituables idéalement — l’un ne remplace pas l’autre de façon définitive, mais le misoprostol peut sauver une vie quand l’ocytocine n’est pas disponible.
Combien d’accouchements par mois justifient l’achat d’un cardiotocographe ?
Le seuil généralement retenu est de 200 accouchements par mois — correspondant à un centre de santé ou une maternité de taille intermédiaire. En dessous de ce seuil, l’investissement dans un CTG peut être difficile à amortir en termes d’utilisation. En revanche, pour toute maternité pratiquant des accouchements à risque (pré-éclampsie, macrosomie, retard de croissance, post-terme) quel que soit le volume d’activité, le CTG est justifié cliniquement.
Comment former le personnel à l’utilisation du matériel de réanimation néonatale ?
La formation à la réanimation néonatale de base (NRP — Neonatal Resuscitation Program) dure 8 à 16 heures et peut être dispensée par un pédiatre ou un formateur certifié NRP. Elle couvre la reconnaissance de l’asphyxie néonatale, la ventilation au masque, l’aspiration des voies aériennes et le monitoring. L’OMS recommande un recyclage annuel et des simulations régulières sur mannequin. BÉNIN MÉDICAUX GROUP peut vous mettre en contact avec des formateurs certifiés NRP actifs au Bénin.
Quel est le délai de livraison pour les équipements de maternité commandés via BMG ?
Pour les équipements disponibles en stock local (kits d’accouchement, consommables, tensiomètres, ballons de réanimation, lampes de photothérapie, concentrateurs O2), le délai de livraison est de 24 à 72 heures à Cotonou et ses environs immédiats. Pour les équipements sur commande (tables d’accouchement spécifiques, échographes, CTG, incubateurs), le délai est de 2 à 6 semaines selon la disponibilité chez les fabricants partenaires. Les commandes institutionnelles urgentes (CHD, programmes ONG) font l’objet d’un traitement prioritaire.
Conclusion : équiper les maternités, c’est investir dans les deux vies à la fois
Adjoa n’aurait pas dû mourir. Ses chances de survie auraient été radicalement différentes avec un réfrigérateur fonctionnel pour l’ocytocine, un sac NASG pour contenir le choc, un concentrateur d’oxygène pour maintenir sa saturation, et un tensiomètre qui aurait alerté sur ses signes précoces d’hypovolémie. Ces équipements ne sont pas des luxes. Ils ne sont pas réservés aux CHU de référence. Ils sont le minimum qui devrait exister dans chaque maternité qui accueille une femme en travail — que ce soit à Cotonou, à Djougou, à Lokossa ou à Natitingou.
La mortalité maternelle au Bénin n’est pas une fatalité. C’est la résultante d’un sous-investissement cumulé dans les ressources humaines, la formation — et l’équipement. Sur ce dernier levier, les progrès sont possibles immédiatement, avec des financements bien ciblés et des partenaires de confiance.
Bénin Médicaux Group s’engage à être ce partenaire de confiance — pour les maternités publiques, privées, confessionnelles et associatives, avec des équipements certifiés, des prix justes, une livraison fiable et un service après-vente local. Parce que derrière chaque livraison d’équipement, il y a des mères et des nouveau-nés qui méritent une chance équitable de survivre.
Une maternité bien équipée, c’est une femme qui rentre chez elle avec son enfant. C’est aussi simple et aussi vital que ça.
SOURCES ET RÉFÉRENCES SCIENTIFIQUES • INSAE Bénin — Enquête Démographique et de Santé (EDS) 2022. Institut National de la Statistique et de l’Analyse Économique. Cotonou, Bénin.• OMS — Global causes of maternal death: a WHO systematic analysis. Lancet Global Health, 2014.• Thaddeus S, Maine D. — Too far to walk: maternal mortality in context. Social Science & Medicine, 1994.• Bhutan K et al. — Maternal mortality in low-income settings: contribution of equipment availability. The Lancet, 2020.• OMS — WHO Recommendations for the Prevention and Treatment of Postpartum Haemorrhage. 2012. who.int• OMS — Recommendations on antenatal care for a positive pregnancy experience. 2016. who.int• American Academy of Pediatrics (AAP) — Neonatal Resuscitation Program (NRP), 8e édition. 2021.• Stanton C et al. — Oxytocin quality in Africa: an assessment. Tropical Medicine & International Health, 2019.• PNSME Bénin — Programme National de Santé de la Mère et de l’Enfant. Enquête sur les équipements des maternités béninoises, 2020.• UNFPA — Availability of emergency obstetric care in sub-Saharan Africa. Technical Report, 2021. unfpa.org• OMS — Standards for improving quality of maternal and newborn care in health facilities. 2016. who.int• OMS — Medical device technical series: Equipment for maternal and perinatal care. 2017. who.int |
Vous équipez ou réhabilitez une maternité au Bénin ou en Afrique ? Bénin Médicaux Group propose des équipements obstétricaux et néonataux certifiés, des kits d’accouchement, du matériel de réanimation et des consommables — avec devis personnalisé, livraison 48h à Cotonou et accompagnement technique. Demander un devis ou contacter notre équipe → beninmedicauxgroup.com |
Article rédigé par Billy DANDJINOU, Consultant en SEO Médical et Webmarketing Santé | Relu par une sage-femme major et un gynécologue-obstétricien
© Bénin Médicaux Group SARL – beninmedicauxgroup.com – Tous droits réservés