Il s’appelle Koffi. Cinquante-deux ans. Commerçant à Cotonou. Père de cinq enfants. Debout à cinq heures du matin, couché après minuit. Une vie à cent à l’heure, dans le bruit et la chaleur du marché. En vingt ans d’activité, il n’a consulté un médecin que deux fois une fracture du poignet et un palu sévère. Il se sent bien. Il n’a aucune douleur. Il ne se plaint de rien.
Un soir de novembre, il s’effondre à la maison. Son bras gauche ne répond plus. Sa parole est soudainement incompréhensible. Sa femme appelle les secours. Aux urgences du CNHU, le diagnostic tombe : accident vasculaire cérébral ischémique, secondaire à une hypertension artérielle non diagnostiquée et non traitée depuis au moins dix ans. Sa tension, ce soir-là : 210/130 mmHg. Sa dernière mesure de tension artérielle ? Il ne s’en souvient pas. Peut-être jamais.
L’histoire de Koffi n’est pas exceptionnelle. Elle est, avec des variantes, l’histoire de millions d’Africains. Au Bénin, en Côte d’Ivoire, au Sénégal, au Cameroun, au Nigeria, partout sur le continent noir, l’hypertension artérielle tue en silence. Sans prévenir. Sans douleur. Souvent sans jamais avoir été diagnostiquée. C’est ce silence qui en fait la maladie cardiovasculaire la plus meurtrière d’Afrique subsaharienne.
Ce guide complet rédigé pour les patients, leurs familles et les professionnels de santé vous donne toutes les clés pour comprendre l’hypertension artérielle dans son contexte africain : ses chiffres alarmants, ses causes spécifiques, ses complications redoutables, son diagnostic, son traitement, et les moyens de la prévenir avant qu’elle ne frappe.
1. L’hypertension artérielle en chiffres : une épidémie silencieuse à l’échelle du continent
Commençons par les chiffres parce que parfois, seuls les chiffres font mesurer l’ampleur d’un problème.
| Indicateur | Chiffre | Source |
| Prévalence HTA adultes en Afrique subsaharienne | 46 % | OMS, 2023 |
| Rang mondial de la prévalence HTA | 1re place (la plus élevée au monde) | OMS, 2023 |
| Adultes hypertendus connaissant leur statut (Afrique) | < 40 % | Étude SIREN, 2022 |
| Hypertendus sous traitement (parmi les diagnostiqués) | < 25 % | OMS AFRO, 2022 |
| Hypertendus bien contrôlés sous traitement | < 12 % | OMS AFRO, 2022 |
| Décès liés à l’HTA en Afrique subsaharienne (annuel) | Plus de 1,7 million | Global Burden of Disease, 2021 |
| Part des AVC liés à l’HTA non contrôlée (Afrique) | 67 à 77 % | Lancet Neurology, 2022 |
| Prévalence HTA au Bénin (adultes > 25 ans) | Environ 33 à 39 % | EDS Bénin 2018, OMS |
| Hypertendus béninois connaissant leur diagnostic | Moins de 35 % | INSAE Bénin, 2022 |
Sources : OMS, Global status report on noncommunicable diseases 2023. Étude SIREN (Stroke Investigative Research and Educational Network), 2022. Global Burden of Disease Study, 2021.
46 % : le chiffre qui devrait tout changer Près d’un adulte africain sur deux souffre d’hypertension artérielle. C’est le taux de prévalence le plus élevé au monde, devant l’Asie du Sud, l’Europe de l’Est et l’Amérique Latine. Et parmi ces millions d’adultes hypertendus, moins de 4 sur 10 savent qu’ils le sont. C’est-à-dire que la majorité des hypertendus africains vivent, travaillent, mangent, dorment avec une bombe à retardement dans leurs artères sans le savoir. Cette ignorance n’est pas un choix. Elle est la conséquence directe du sous-dépistage, de l’accès insuffisant aux soins, et de la méconnaissance des symptômes ou plutôt de leur absence. |
2. Qu’est-ce que l’hypertension artérielle ? Comprendre la maladie de l’intérieur
L’hypertension artérielle (HTA) est définie par une élévation chronique et persistante de la pression exercée par le sang sur les parois des artères. Cette pression s’exprime par deux valeurs :
- La pression systolique (PAS) : la pression au moment de la contraction du cœur le chiffre « du haut ». Elle représente l’effort maximal exercé par le sang sur les parois artérielles à chaque battement.
- La pression diastolique (PAD) : la pression entre deux battements, au moment du repos du cœur le chiffre « du bas ». Elle reflète la résistance permanente des artères.
Le seuil diagnostique de l’hypertension artérielle, selon les recommandations de la Société Européenne de Cardiologie (ESC) 2023, est une PAS ≥ 140 mmHg et/ou PAD ≥ 90 mmHg, mesurée à deux reprises distinctes lors de consultations séparées.
2.1 Pourquoi l’hypertension est-elle « silencieuse » ?
C’est la question que tout le monde se pose et la réponse est aussi simple qu’inquiétante. Le corps humain ne ressent pas la pression artérielle. Contrairement à une douleur, à une fièvre ou à un essoufflement, une tension élevée ne génère aucun signal d’alarme perceptible dans la grande majorité des cas. Les maux de tête, les vertiges et les bourdonnements d’oreilles souvent attribués à l’hypertension sont en réalité des symptômes non spécifiques qui apparaissent tardivement et ne sont pas fiables comme indicateurs.
Pendant des années, parfois des décennies, l’hypertension travaille en silence détériorant progressivement les parois artérielles, épaississant le muscle cardiaque, abîmant les reins, fragilisant les vaisseaux cérébraux. Jusqu’au jour où un événement aigu un AVC, un infarctus du myocarde, une insuffisance rénale — révèle brutalement une maladie qui couvait depuis longtemps.
2.2 La tension normale, la tension limite, la tension dangereuse : les valeurs de référence
| Catégorie | PAS (mmHg) | PAD (mmHg) | Signification et action |
| Optimale | < 120 | < 80 | Santé cardiovasculaire excellente |
| Normale | 120 – 129 | 80 – 84 | Normal, surveillance annuelle recommandée |
| Normale haute | 130 – 139 | 85 – 89 | Zone d’alerte, contrôle du mode de vie urgent |
| HTA Grade 1 | 140 – 159 | 90 – 99 | Hypertension légère, consultation médicale |
| HTA Grade 2 | 160 – 179 | 100 – 109 | Hypertension modérée, traitement médicamenteux |
| HTA Grade 3 | > 180 | > 110 | Hypertension sévère, urgence médicale |
| HTA systolique isolée | > 140 | < 90 | Fréquente chez le sujet âgé, à traiter |
Source : Société Européenne de Cardiologie / Société Européenne d’Hypertension; Recommandations ESC/ESH 2023.
3. Pourquoi l’Afrique noire est-elle si touchée ? Les facteurs spécifiques
L’hypertension artérielle touche le monde entier. Mais elle touche l’Afrique avec une intensité et une précocité particulières. Cette spécificité n’est pas le fruit du hasard, elle résulte d’une combinaison de facteurs génétiques, environnementaux, alimentaires et sociaux qui se superposent et se renforcent mutuellement.
3.1 Le facteur génétique : la susceptibilité vasculaire africaine
Les études épidémiologiques menées sur des populations d’origine africaine, en Afrique subsaharienne, aux États-Unis (African Americans), aux Caraïbes, convergent vers une conclusion : les personnes d’ascendance africaine ont une susceptibilité génétique plus élevée à l’hypertension, ainsi qu’à certaines formes sévères de complications (insuffisance rénale, AVC hémorragique). Cette susceptibilité est liée à des polymorphismes génétiques impliqués dans la régulation du sodium rénal et la tonicité vasculaire.
Ce fait génétique a deux implications pratiques importantes : premièrement, les populations africaines tirent moins de bénéfice de certaines classes d’antihypertenseurs (notamment les IEC et les sartans en monothérapie) que les populations caucasiennes. Deuxièmement, les objectifs tensionnels doivent être atteints plus précocement et surveillés plus rigoureusement dans ces populations.
3.2 L’alimentation et le sel : un facteur aggravant majeur
La consommation excessive de sel (chlorure de sodium) est l’un des facteurs alimentaires les plus directement liés à l’hypertension. L’OMS recommande de ne pas dépasser 5 grammes de sel par jour (équivalent à 2 grammes de sodium). En Afrique subsaharienne, les estimations de consommation réelle varient entre 8 et 15 grammes par jour dans de nombreuses zones urbaines, deux à trois fois la recommandation.
Au Bénin spécifiquement, plusieurs facteurs alimentaires aggravent ce tableau : la consommation de sel de mer brut ajouté en cuisine, l’utilisation de condiments très salés (bouillon cube en tête), les poissons séchés et fumés, les sauces à base de pâte d’arachide salée. À ces facteurs traditionnels s’ajoutent les mutations de l’alimentation urbaine : fastfood, produits transformés, sodas sucrés, alcool.
3.3 L’urbanisation, le stress et la sédentarité
Le Bénin urbanise rapidement. Cotonou et sa banlieue concentrent une population dont les modes de vie se sont profondément transformés en une génération. Le travail sédentaire (bureau, commerce assis, transport motorisé permanent), les horaires de travail prolongés, le stress économique chronique, la pollution sonore et atmosphérique des grandes villes; tous ces facteurs sont documentés comme des contributeurs à l’élévation de la pression artérielle.
L’activité physique régulière, qui constituait un mode de vie naturel dans les sociétés rurales africaines, a largement disparu des habitudes urbaines. Or, l’inactivité physique multiplie par 1,5 à 2 le risque d’hypertension artérielle.
3.4 L’obésité et le surpoids en progression rapide
Longtemps perçus comme des problèmes des pays riches, l’obésité et le surpoids sont en progression rapide en Afrique urbaine. Au Bénin, la prévalence du surpoids (IMC > 25 kg/m²) chez les adultes est estimée à environ 25 à 30 % dans les zones urbaines. Chaque kilogramme de poids supplémentaire est associé à une élévation d’environ 0,5 à 1 mmHg de la pression artérielle systolique. L’obésité abdominale (tour de taille > 88 cm chez la femme, > 102 cm chez l’homme) est particulièrement délétère, elle est associée à la résistance à l’insuline et au syndrome métabolique, qui potentialisent l’hypertension.
3.5 L’alcool : un facteur sous-estimé
La consommation chronique et excessive d’alcool est un facteur hypertenseur documenté. Au-delà de deux verres standard par jour (homme) ou un verre standard (femme), l’alcool provoque une élévation de la pression artérielle proportionnelle à la dose. En Afrique de l’Ouest, la consommation de boissons alcoolisées traditionnelles (sodabi, vin de palme) et de bières industrielles est un facteur de risque cardiovasculaire trop peu abordé dans les consultations médicales.
3.6 Le faible accès aux soins et au dépistage
Un hypertensif qui n’est jamais mesuré est un hypertensif non diagnostiqué. Et un hypertensif non diagnostiqué est un hypertensif non traité. Au Bénin, le faible taux de consultation médicale préventive (bilans de santé, consultations sans plainte aiguë), le coût des soins, l’éloignement géographique des structures de santé pour les populations rurales, et les représentations culturelles de la maladie (« si on n’a pas mal, on n’est pas malade ») contribuent à maintenir un taux de dépistage dramatiquement bas.
4. Les complications de l’hypertension : ce que le corps paie au fil du temps
L’hypertension artérielle non traitée ou mal contrôlée est une agression lente et systématique que les artères, le cœur, le cerveau et les reins subissent pendant des années. Voici ce que cette agression provoque, organe par organe.
4.1 Le cerveau : l’AVC, la complication la plus fréquente en Afrique
L’accident vasculaire cérébral (AVC) est la complication la plus dramatique et la plus fréquente de l’hypertension en Afrique noire. L’hypertension est responsable de 67 à 77 % des AVC en Afrique subsaharienne; une proportion bien supérieure à celle observée en Europe (50-55 %). Elle provoque à la fois les AVC ischémiques (formation de caillots dans des artères artériosclérotiques) et les AVC hémorragiques (rupture de petits anévrismes artériolaires cérébraux fragilisés par l’hypertension chronique). L’AVC hémorragique, particulièrement fréquent chez les Africains hypertendus, a un taux de mortalité de 30 à 60 %.
4.2 Le cœur : l’infarctus et l’insuffisance cardiaque
L’hypertension artérielle oblige le cœur à travailler constamment contre une résistance élevée, comme un moteur qui tourne toujours à plein régime. Sur le long terme, le muscle cardiaque s’épaissit (hypertrophie ventriculaire gauche), perd de sa souplesse et devient moins efficace. Cette hypertrophie est un facteur de risque indépendant d’infarctus du myocarde, d’arythmies (dont la fibrillation atriale) et d’insuffisance cardiaque.
En Afrique, l’insuffisance cardiaque due à l’hypertension non contrôlée est l’une des premières causes d’hospitalisation en cardiologie, une pathologie qui entraîne une mortalité de 25 à 35 % dans l’année suivant le premier épisode de décompensation en contexte africain.
4.3 Les reins : l’insuffisance rénale chronique
Les reins sont à la fois victimes et complices de l’hypertension. Victimes, parce que la pression élevée détruit progressivement les petits vaisseaux rénaux (glomérulosclérose hypertensive) jusqu’à l’insuffisance rénale chronique. Complices, parce que des reins insuffisants retiennent davantage de sel et d’eau, aggravant l’hypertension, un cercle vicieux. Au Bénin, l’hypertension est la deuxième cause d’insuffisance rénale chronique après les infections rénales et avant le diabète. La dialyse, que cette insuffisance impose ultimement, est à la fois rare et inaccessible financièrement pour la plupart des patients béninois.
4.4 Les yeux : la rétinopathie hypertensive
Les artères de la rétine sont parmi les seuls vaisseaux du corps visibles directement à l’examen clinique (fond d’œil). L’hypertension chronique les modifie de façon progressive et caractéristique, rétrécissement, croisements artério-veineux, hémorragies, exsudats jusqu’à la rétinopathie hypertensive sévère qui peut conduire à une perte partielle ou totale de la vision. Le fond d’œil est un outil diagnostique et de suivi précieux chez l’hypertendu, encore insuffisamment pratiqué dans les consultations béninoises.
5. Le diagnostic de l’hypertension : comment mesurer correctement la tension artérielle
Le diagnostic de l’hypertension artérielle est simple dans son principe : il repose sur la mesure de la pression artérielle avec un tensiomètre validé. Mais cette simplicité apparente cache des erreurs de mesure fréquentes qui peuvent conduire à des sur- ou sous-diagnostics aux conséquences thérapeutiques importantes.
5.1 Les conditions d’une mesure fiable
Pour être cliniquement valide, une mesure de tension artérielle doit respecter des conditions précises, que nous avons détaillées dans notre article dédié au tensiomètre numérique (consultable sur beninmedicauxgroup.com). En résumé :
- Repos préalable de 5 minutes en position assise, dos soutenu, pieds à plat
- Pas de café, tabac ou exercice dans l’heure précédente, ces éléments élèvent transitoirement la tension
- Brassard adapté à la morphologie du bras, un brassard trop petit sur un bras large surestimera la tension de 10 à 20 mmHg
- Bras au niveau du cœur, un bras trop bas surestime, un bras trop haut sous-estime
- Deux mesures consécutives espacées d’une minute, retenir la moyenne
- Mesure confirmée lors d’une deuxième consultation, le diagnostic d’hypertension artérielle ne peut jamais être posé sur une seule mesure
5.2 L’effet « blouse blanche » : une réalité africaine
L’hypertension de la blouse blanche, tension élevée au cabinet médical, normale à domicile, touche 15 à 30 % des patients. En contexte africain, l’anxiété générée par la consultation médicale (contexte culturel, peur du diagnostic) peut être encore plus prononcée. C’est pourquoi l’automesure tensionnelle à domicile, avec un tensiomètre personnel validé, est aujourd’hui recommandée par toutes les sociétés de cardiologie pour confirmer un diagnostic et suivre l’évolution sous traitement.
5.3 Le bilan initial de l’hypertendu : ce que le médecin doit rechercher
Dès que le diagnostic d’hypertension est confirmé, un bilan initial permet d’évaluer le retentissement sur les organes cibles et les facteurs de risque associés.
Ce bilan comprend :
- Biologie : créatininémie et DFG (rein), glycémie à jeun (diabète), bilan lipidique complet (cardiovasculaire), kaliémie (si traitement diurétique envisagé), microalbuminurie (atteinte rénale précoce)
- Électrocardiogramme (ECG) 12 dérivations : signes d’hypertrophie ventriculaire gauche, troubles du rythme, ischémie silencieuse
- Fond d’œil : rétinopathie hypertensive (si disponible)
- Échocardiographie : si signes d’hypertrophie ventriculaire gauche à l’ECG ou symptômes cardiaques (si disponible)
- Mesure abdominale : tour de taille (obésité abdominale), IMC
6. Le traitement de l’hypertension : médicaments, alimentation et mode de vie
La prise en charge de l’hypertension artérielle au Bénin et en Afrique repose sur deux piliers indissociables : les modifications du mode de vie d’une part, et le traitement médicamenteux d’autre part. Ces deux piliers ne sont pas alternatifs, ils sont complémentaires. Aucun médicament ne compense durablement une alimentation trop salée et une vie sédentaire.
6.1 Les modifications du mode de vie : les mesures non médicamenteuses
Pour les hypertensions de grade 1 (140-159 / 90-99 mmHg), les modifications du mode de vie peuvent suffire à normaliser la tension, sous réserve d’une surveillance régulière. Pour les grades 2 et 3, elles restent indispensables en complément du traitement médicamenteux.
| Mesure | Réduction attendue de PAS | Modalité pratique |
| Réduction du sel alimentaire | 4 à 8 mmHg | < 5 g/jour — éviter bouillon cube, poissons séchés, sel de table ajouté |
| Activité physique régulière | 4 à 9 mmHg | 30 min de marche rapide ou d’exercice modéré, 5 jours/semaine |
| Perte de poids | 1 mmHg par kg perdu | Objectif IMC < 25 kg/m² — alimentation équilibrée |
| Réduction de l’alcool | 3 à 5 mmHg | < 2 verres/jour homme, < 1 verre/jour femme — idéalement arrêt total |
| Arrêt du tabac | Variable (plutôt sur risque CV) | Bénéfice cardiovasculaire majeur — réduction du risque d’AVC et d’infarctus |
| Alimentation DASH | 8 à 14 mmHg | Fruits, légumes, produits laitiers allégés, peu de graisses saturées |
| Réduction du stress | 3 à 5 mmHg | Relaxation, sommeil suffisant, gestion des conflits |
6.2 Le traitement médicamenteux : les cinq classes de référence
Cinq classes d’antihypertenseurs constituent la base du traitement pharmacologique recommandé par les sociétés savantes internationales. En Afrique noire, les recommandations présentent des spécificités importantes notamment liées à la susceptibilité génétique de la population à certaines classes médicamenteuses.
| Classe | Mécanisme | Efficacité en population africaine | Exemples de molécules |
| Diurétiques thiazidiques | Élimination du sodium et de l’eau | Excellente — 1re ligne en Afrique | Hydrochlorothiazide, Indapamide |
| Inhibiteurs calciques | Vasodilatation artérielle | Très bonne — 1re ligne en Afrique | Amlodipine, Nifédipine LP |
| IEC (Inhibiteurs de l’Enzyme de Conversion) | Blocage du système rénine-angiotensine | Modérée en monothérapie chez les Africains — utile dans combo | Lisinopril, Ramipril, Enalapril |
| ARA2 (Sartans) | Blocage de l’angiotensine II | Modérée en monothérapie — utile dans combo | Losartan, Valsartan, Irbesartan |
| Bêtabloquants | Réduction de la fréquence cardiaque | Moins efficaces en monothérapie — utiles si comorbidités (insuffisance cardiaque, angor) | Bisoprolol, Aténolol, Métoprolol |
Les spécificités du traitement antihypertenseur en population africaine Selon les recommandations de la Société Africaine de Cardiologie (PASCAR — Pan-African Society of Cardiology) et des recommandations ESC/ESH 2023 applicables aux populations africaines : 1. Les diurétiques thiazidiques et les inhibiteurs calciques sont les médicaments de PREMIER CHOIX en monothérapie chez les patients africains hypertendus, car les populations d’Afrique noire présentent souvent un phénotype ‘hypertension volume-dépendante’ et ‘à rénine basse’. 2. Les IEC et ARA2, efficaces dans d’autres populations, sont moins efficaces en monothérapie en Afrique noire mais restent utiles en association. 3. La bithérapie (deux médicaments) d’emblée est recommandée pour les HTA de grade 2 et 3, les associations efficaces : inhibiteur calcique + diurétique, ou inhibiteur calcique + IEC/ARA2. Sources : ESC/ESH Guidelines 2023. PASCAR; Hypertension management guidelines for sub-Saharan Africa, 2021. |
6.3 L’observance thérapeutique : le défi central en Afrique
Prescrire un antihypertenseur est simple. Faire en sorte que le patient le prenne tous les jours, à vie, même quand il se sent bien, même quand le médicament coûte cher, même quand ses effets secondaires sont inconfortables, c’est le vrai défi. L’observance thérapeutique (le taux de prise régulière du traitement) dans l’hypertension artérielle en Afrique subsaharienne est estimée à moins de 50 % à un an. Les raisons sont multiples :
- Coût des médicaments : même les génériques représentent une charge significative pour les ménages à faible revenu. Le RAMU en cours de déploiement au Bénin devrait améliorer la situation.
- Croyance que « quand on se sent bien, pas besoin de médicament » : incompréhension du caractère chronique et asymptomatique de l’hypertension.
- Recours aux médecines traditionnelles : certaines plantes et pratiques traditionnelles sont utilisées en remplacement ou en association avec le traitement médical, avec des risques d’interactions médicamenteuses.
- Difficultés d’accès à la pharmacie : ruptures de stock de certaines molécules, éloignement géographique.
7. La prévention de l’hypertension au Bénin : agir avant que le mal ne soit fait
La prévention de l’hypertension artérielle est l’investissement le plus rentable qu’un individu, une famille ou un système de santé puisse faire. Voici les mesures concrètes et accessibles, même dans le contexte béninois.
7.1 Mesurer sa tension régulièrement : le geste simple qui sauve
L’OMS recommande une mesure annuelle de la tension artérielle chez tout adulte de plus de 18 ans, et plus fréquemment chez les personnes à risque (antécédents familiaux d’HTA, diabète, obésité, âge > 40 ans). Au Bénin, cette mesure est accessible dans tous les centres de santé, cliniques et pharmacies. Certaines structures proposent des mesures gratuites lors des journées de sensibilisation. Posséder son propre tensiomètre à domicile, validé cliniquement, calibré annuellement, est la meilleure façon de ne pas passer à côté d’une hypertension naissante.
7.2 L’alimentation protectrice : adapter les recommandations au contexte béninois
Les recommandations alimentaires mondiales pour la prévention de l’hypertension peuvent paraître lointaines de la réalité culinaire béninoise. Voici une traduction concrète et culturellement adaptée :
- Réduire le sel de table et le bouillon cube : le bouillon cube Maggi, omniprésent dans la cuisine béninoise, contient environ 1 g de sel par cube utilisé plusieurs fois par jour. Passer à des épices naturelles (gingembre, poivre, ail, oignon) est une alternative accessible et savoureuse.
- Augmenter la consommation de légumes et fruits : les marchés béninois regorgent de légumes-feuilles (feuilles de manioc, d’amarante, de morelle noire), de tomates, d’aubergines africaines et de fruits locaux riches en potassium, le potassium est un antihypertenseur naturel qui compense l’effet du sodium.
- Réduire les graisses saturées : huile de palme rouge en quantité raisonnée (riche en bêta-carotène mais aussi en saturés), limiter les abats et les viandes grasses.
- Éviter les boissons sucrées : sodas, jus industriels, leur consommation est associée à l’obésité et indirectement à l’hypertension.
- Modérer l’alcool : sodabi, vin de palme, bière industrielle, à limiter strictement.
7.3 L’activité physique : retrouver le mouvement dans une vie urbaine
Trente minutes de marche rapide par jour, cinq jours par semaine, c’est la recommandation OMS. En pratique cotonoise, cela peut prendre la forme de : marcher une partie du trajet domicile-travail plutôt que prendre le zem, monter les escaliers plutôt que l’ascenseur, pratiquer une activité sportive le week-end (football, natation, course à pied dans les espaces verts de Cotonou), rejoindre un groupe de marche du quartier.
7.4 Le dépistage organisé : une priorité de santé publique
Au niveau de la santé publique, le dépistage systématique de l’hypertension artérielle dans les lieux de passage, marchés, entreprises, lieux de culte, écoles secondaires est une stratégie coût-efficace documentée. Des campagnes de dépistage de masse avec des tensiomètres automatiques validés, animées par des agents de santé communautaires formés, peuvent identifier en quelques semaines des milliers d’hypertendus non diagnostiqués et les orienter vers une prise en charge médicale.
8. Les équipements clés pour le dépistage et le suivi de l’hypertension
Bénin Médicaux Group est un acteur médical et à ce titre, nous avons un rôle direct à jouer dans l’amélioration du dépistage et du suivi de l’hypertension au Bénin. Les équipements suivants sont ceux qui font concrètement la différence dans la prise en charge de l’HTA.
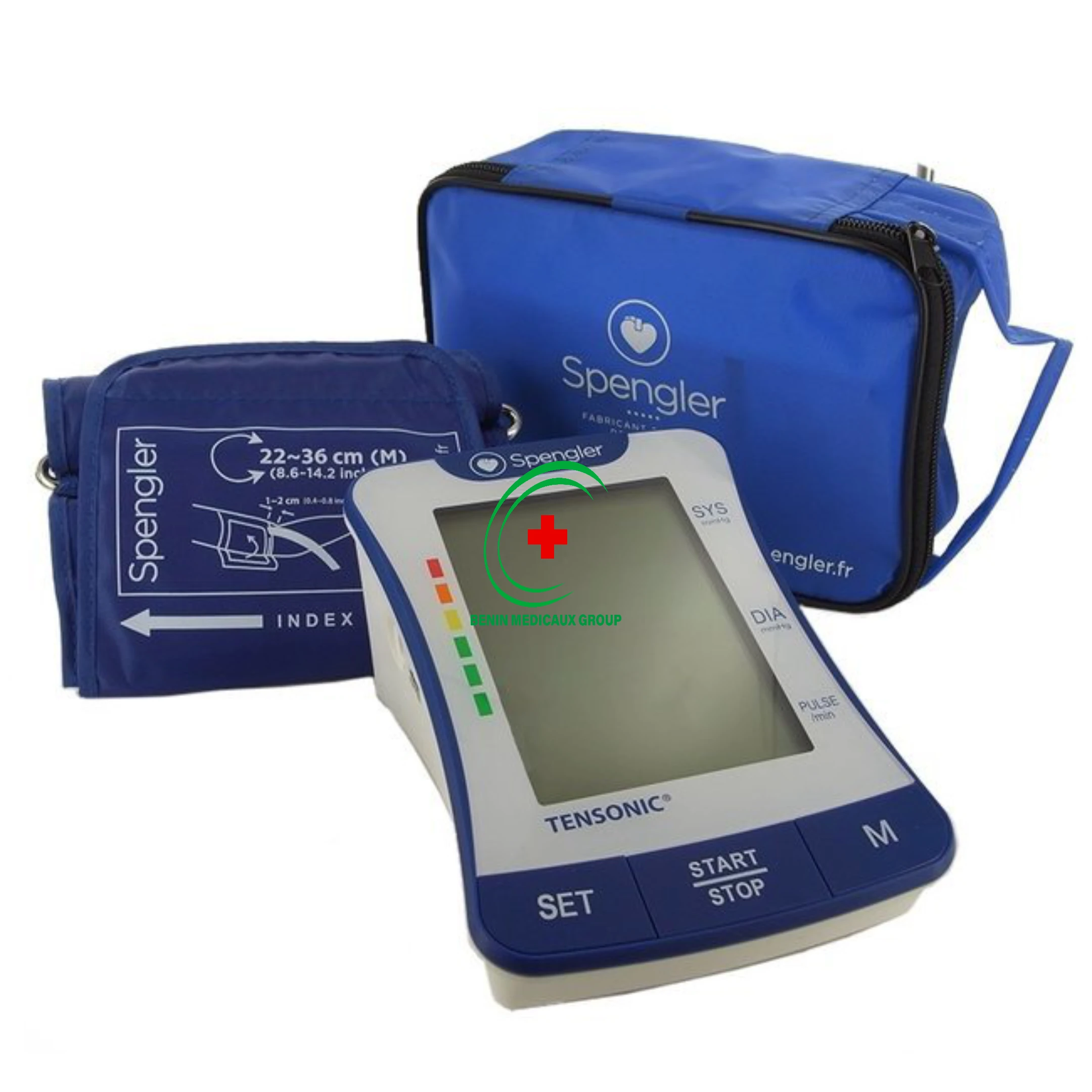
8.1 Le tensiomètre numérique validé
C’est l’équipement de base, le premier outil de dépistage. Validé selon la norme ESH ou ISO 81060-2, fourni avec un brassard de la bonne taille, fonctionnel sur secteur et sur piles, aucun cabinet médical, aucun centre de santé, aucune maternité béninoise ne devrait en être dépourvu. Nous avons consacré un guide complet à son choix et à son utilisation sur beninmedicauxgroup.com.
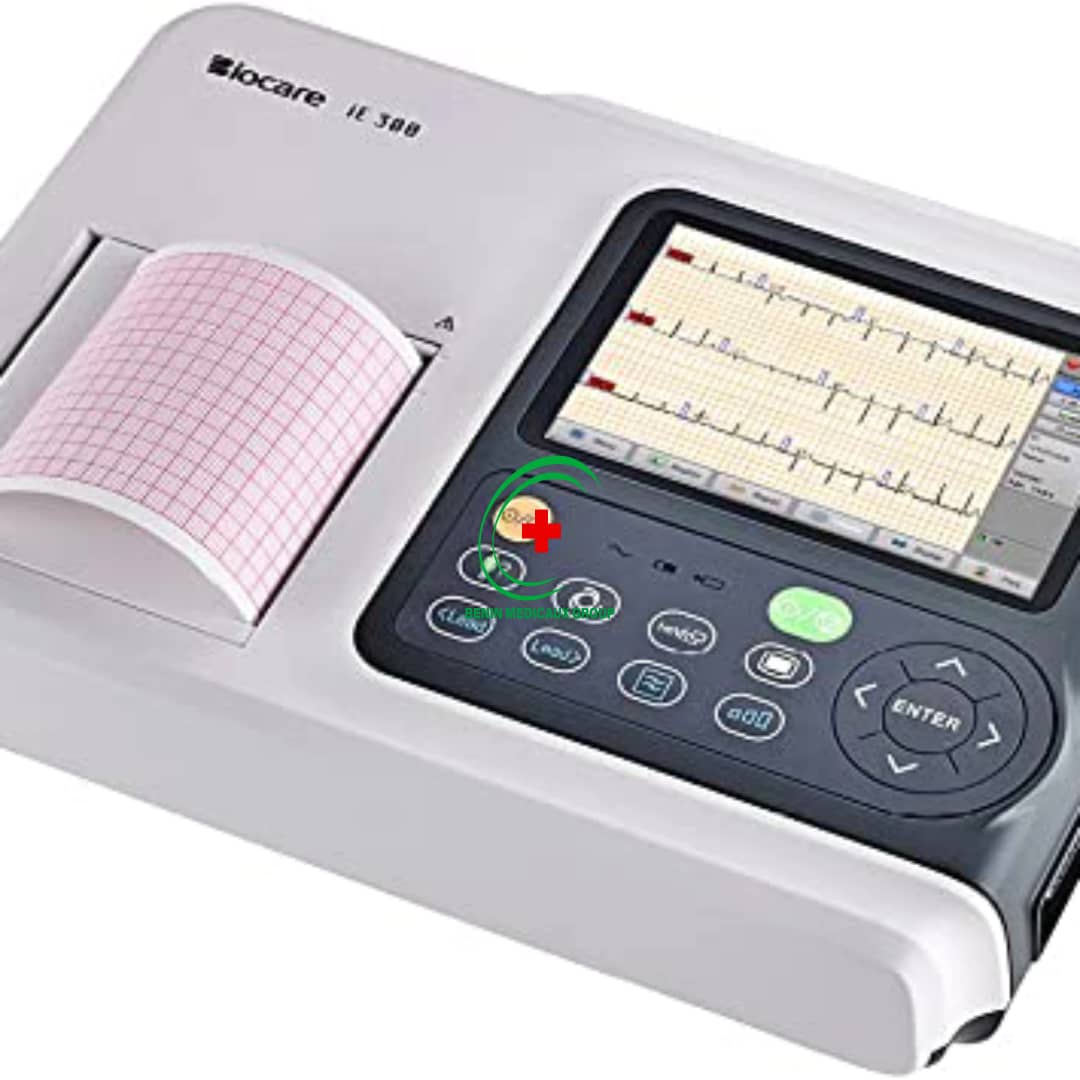
8.2 L’électrocardiographe (ECG)
L’ECG est indispensable dans le bilan initial de l’hypertendu pour détecter l’hypertrophie ventriculaire gauche, les troubles du rythme et l’ischémie silencieuse. Un article dédié à l’ECG est disponible sur notre blog.
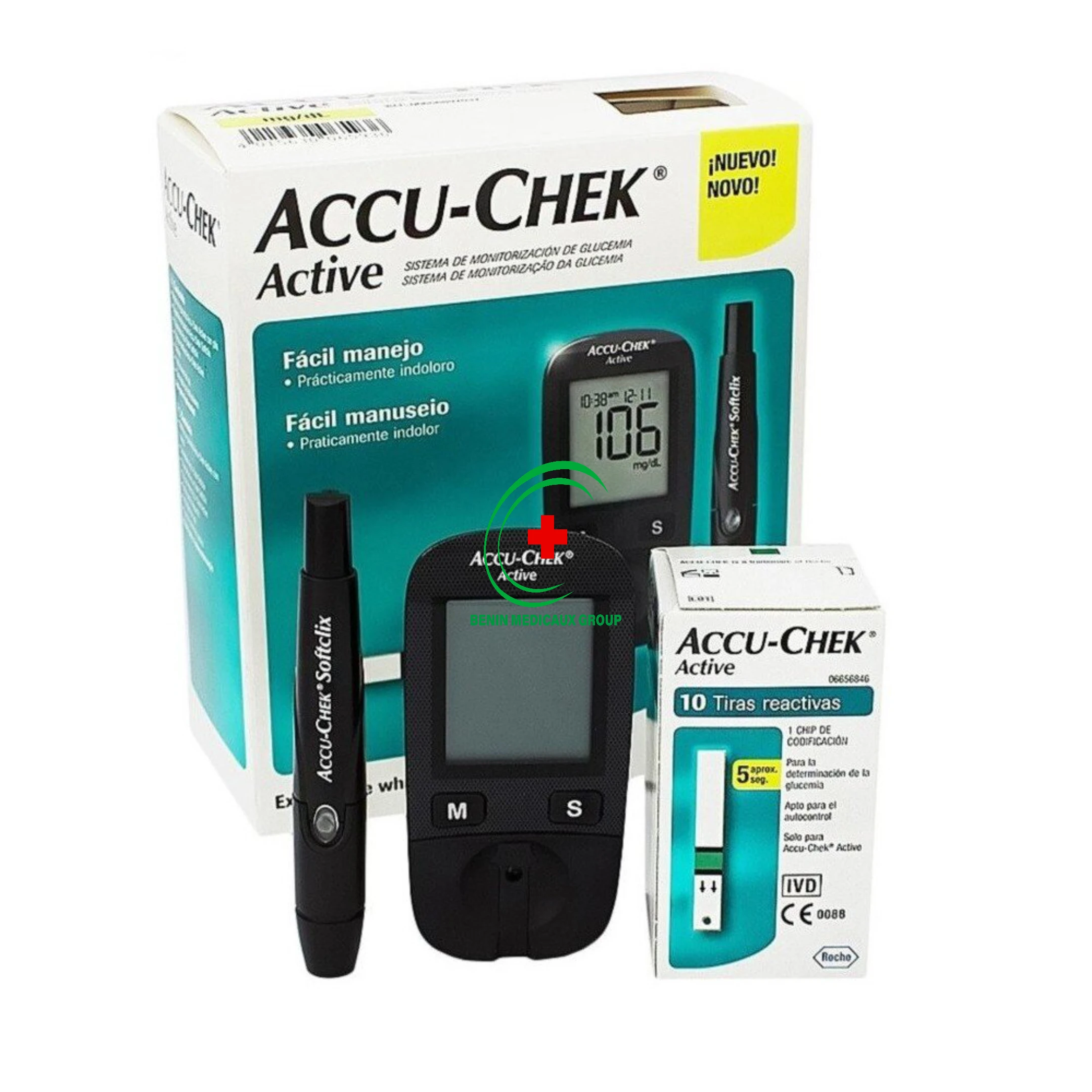
8.3 Le glucomètre
L’association hypertension-diabète est très fréquente en Afrique, les deux maladies partagent les mêmes facteurs de risque et se potentialisent mutuellement. Tout hypertendu doit bénéficier d’un dépistage du diabète (glycémie à jeun). Le glucomètre est l’outil de mesure rapide et accessible à cet effet.
8.4 Le matériel de pesée (pèse-personnes adulte)
Le suivi du poids est un élément clé du suivi de l’hypertendu obèse ou en surpoids. Un pèse-personnes médical précis (± 100 g) est indispensable dans tout cabinet de consultation hypertension/métabolisme.
8.5 Le tensiomètre personnel pour l’automesure à domicile
Nous avons développé ce point dans notre guide sur le tensiomètre. L’automesure tensionnelle à domicile, pratiquée selon le protocole des 3×3 (3 mesures matin, 3 mesures soir, pendant 3 jours consécutifs), est aujourd’hui recommandée par toutes les sociétés savantes de cardiologie pour le diagnostic et le suivi de l’hypertension.
9. L’hypertension et ses maladies associées : le syndrome de « co-morbidités »
L’hypertension artérielle se retrouve rarement seule. Elle s’accompagne fréquemment d’autres maladies chroniques qui partagent les mêmes facteurs de risque et dont la coexistence multiplie le risque cardiovasculaire global. Voici les associations les plus importantes en contexte africain.
| Association | Prévalence estimée (Afrique) | Impact sur le risque CV | Implication clinique |
| HTA + Diabète type 2 | 20 à 30 % des hypertendus | Risque AVC et infarctus multiplié par 4 | Objectif tensionnel plus strict : < 130/80 mmHg |
| HTA + Obésité abdominale | 30 à 40 % des hypertendus urbains | Syndrome métabolique, insulinorésistance | Perte de poids prioritaire avant médicament |
| HTA + Insuffisance rénale | 15 à 25 % des hypertendus > 50 ans | Cercle vicieux HTA-IRA | IEC/ARA2 néphroprotecteurs + surveillance kaliémie |
| HTA + Drépanocytose | Prévalence HTA plus élevée chez SS | Risque AVC très élevé (AVC drépanocytaire + HTA) | Suivi spécialisé hématologie-cardiologie |
| HTA + Insuffisance cardiaque | 30 à 50 % des IC ont une HTA comme cause | Mortalité élevée, décompensation fréquente | Objectif PA < 130/80; traitement IC optimisé |
10. FAQ — Les questions les plus fréquentes sur l’hypertension artérielle
L’hypertension peut-elle guérir définitivement ?
Dans la grande majorité des cas, l’hypertension essentielle (idiopathique) est une maladie chronique, elle ne guérit pas mais peut être parfaitement contrôlée. Certains patients avec une hypertension légère (grade 1) et des modifications importantes du mode de vie (perte de poids significative, réduction majeure du sel, activité physique régulière) peuvent normaliser leur tension sans médicament. Mais pour la plupart des hypertendus, le traitement est un engagement à vie. Arrêter le traitement parce qu’on « se sent bien » est l’erreur la plus fréquente et la plus dangereuse.
Les plantes médicinales africaines peuvent-elles traiter l’hypertension ?
Certaines plantes utilisées traditionnellement en Afrique ont des propriétés antihypertensives documentées en laboratoire (feuilles d’avocat, feuilles de moringa, sésame noir, ail). Mais aucune d’entre elles n’a démontré une efficacité clinique comparable aux antihypertenseurs médicamenteux dans des essais randomisés de grande envergure. Leur utilisation en complément d’un traitement médical, avec information du médecin traitant, peut être discutée. Leur utilisation en remplacement du traitement médical est dangereuse et responsable de nombreux AVC et décès en Afrique subsaharienne.
Quelle est la différence entre une crise hypertensive et une urgence hypertensive ?
Une crise hypertensive désigne une élévation aiguë et importante de la pression artérielle (PAS > 180 mmHg ou PAD > 120 mmHg) sans atteinte d’organe cible. Elle nécessite une prise en charge médicale dans les heures qui suivent mais n’est pas une urgence vitale immédiate. Une urgence hypertensive (ou emergency hypertensive) est la même élévation de tension AVEC une atteinte d’organe en cours : AVC, encéphalopathie hypertensive, infarctus du myocarde, dissection aortique, insuffisance rénale aiguë. C’est une urgence médicale absolue, hospitalisation et traitement IV en unité de soins intensifs.
Combien de fois par semaine un hypertendu doit-il mesurer sa tension ?
Pour un hypertendu sous traitement bien équilibré, deux à trois mesures par semaine suffisent pour le suivi courant. Lors de l’instauration d’un nouveau traitement ou d’une modification de doses, le protocole d’automesure (3×3 sur 3 jours consécutifs) est recommandé. En cas de symptômes inhabituels (maux de tête inhabituels, troubles visuels, essoufflement), une mesure immédiate s’impose.
L’hypertension de la grossesse est-elle la même maladie que l’HTA essentielle ?
Non, même si les deux se manifestent par une tension élevée. L’hypertension gravidique et la pré-éclampsie sont des entités spécifiques de la grossesse avec des mécanismes physiopathologiques différents. Elles nécessitent une prise en charge obstétricale spécialisée, les antihypertenseurs usuels ne sont pas tous compatibles avec la grossesse (les IEC et ARA2 sont contre-indiqués). Après l’accouchement, la tension revient généralement à la normale, mais une hypertension qui persiste 12 semaines après l’accouchement doit être considérée comme une HTA essentielle et traitée comme telle.
Conclusion : l’hypertension artérielle au Bénin, un combat qui commence par la connaissance
Koffi aurait pu ne pas faire cet AVC. Si, lors d’une consultation banale chez un médecin ou une sage-femme, quelqu’un avait posé un brassard à tensiomètre sur son bras et annoncé : « Votre tension est à 168/104 mmHg, monsieur, il faut s’en occuper. » Si ce chiffre l’avait inquiété assez pour qu’il prenne un traitement, réduise le sel dans son assiette, marche trente minutes le matin avant d’ouvrir sa boutique.
L’hypertension artérielle au Bénin et en Afrique noire est une épidémie silencieuse, mais ce n’est pas une épidémie inévitable. La médecine dispose des outils pour la détecter (le tensiomètre), pour la surveiller (l’automesure), pour la traiter (les antihypertenseurs accessibles et génériqués), et pour en réduire les facteurs de risque (l’éducation nutritionnelle, l’activité physique). Ce qui manque, c’est l’information qui transforme ces outils en actes.
Ce guide en est une contribution. Et pour chaque professionnel de santé béninois qui, après l’avoir lu, prendra le temps de mesurer la tension de son prochain patient avant de traiter sa plainte du jour et qui trouvera ce jour-là un nouveau cas d’hypertension méconnue, l’article aura accompli son objectif.
Bénin Médicaux Group met à votre disposition les équipements qui rendent ce dépistage possible : tensiomètres validés, glucomètres, ECG, stéthoscopes, matériel de consultation certifiés, disponibles en stock, livrés sous 48h à Cotonou.
Mesurez votre tension. Faites-la mesurer. Aujourd’hui.
SOURCES ET RÉFÉRENCES SCIENTIFIQUES • OMS Global status report on noncommunicable diseases 2023. who.int• Société Européenne de Cardiologie / ESH — ESC/ESH Guidelines for the management of arterial hypertension 2023. European Heart Journal.• PASCAR — Pan-African Society of Cardiology. Hypertension management guidelines for sub-Saharan Africa, 2021. pascar.org• Étude SIREN (Stroke Investigative Research and Educational Network) — Worldwide stroke epidemiology. Lancet Neurology, 2022.• Global Burden of Disease Study 2021 — Hypertension prevalence and attributable mortality. The Lancet, 2022.• INSAE Bénin — Enquête Démographique et de Santé (EDS) 2017-2018. Institut National de la Statistique et de l’Analyse Économique, Cotonou.• OMS AFRO — Noncommunicable diseases in the African Region: country profiles 2022. afro.who.int• Addo J et al. — Hypertension in sub-Saharan Africa: a systematic review. Hypertension, 2007 (mise à jour 2020).• Mensah GA et al. — Decline in cardiovascular mortality: possible causes and implications. Circulation Research, 2022.• Ministère de la Santé du Bénin — Programme National de Lutte contre les Maladies Non Transmissibles (PNLMNT). Rapport 2022.• Société Française d’Hypertension Artérielle (SFHTA) — Recommandations pour l’automesure tensionnelle, 2022.• OMS — HEARTS Technical Package for cardiovascular disease management in primary health care. 2018. who.int/cardiovascular_diseases/hearts |
Équipez votre cabinet ou votre structure de santé pour le dépistage de l’hypertension Bénin Médicaux Group propose des tensiomètres numériques validés ESH/ISO, des glucomètres, des ECG et tout le matériel de consultation cardiovasculaire certifiés, en stock à Cotonou, livrés sous 48h. Demander un devis ou explorer notre catalogue → beninmedicauxgroup.com |
Article rédigé par Billy DANDJINOU, Consultant en SEO Médical et Webmarketing Santé | Relu par un cardiologue et un médecin interniste
© Bénin Médicaux Group SARL – beninmedicauxgroup.com – Tous droits réservés